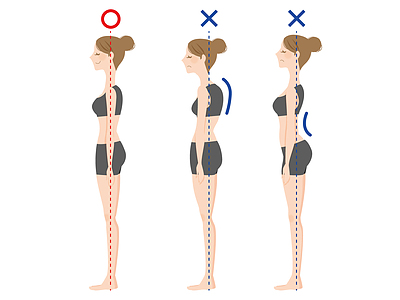
簡単30秒でできる、肩こりが楽になるツボ
こんにちは、GENRYUです(^^)
あなたの肩痛が「治っては戻る」本当の理由をご存知でしょうか?
「リハビリで一時的に楽になるが、しばらくすると元通りになる。」
「マッサージを受けた翌日は動きが良いが、数日後には肩が重くなる。」
「インジェクション(注射)を打つと数週間は快適だが、また同じ痛みが戻ってくる。」
肩の慢性的な痛みや可動域制限に悩む多くの方が、
この「一時改善→再発」というサイクルから抜け出せずにいます。
なぜでしょうか??
その答えは、じつにシンプルです。
これまで行ってきたアプローチのほぼすべてが、
「痛みの結果として現れた組織の状態」を治療していた一方で、
「なぜ脳が肩を痛めることを決定したのか」という根本原因には
一切手をつけていなかったからです。
肩の痛みは「肩」から来ていない。
それは脳が下した決定であるといわれています。
この一文を理解した瞬間から、すべての治療の優先順位が変わります。
現代の疼痛神経科学(Pain Neuroscience)が明確に示しているのは、
痛みとは末梢の損傷組織から脳へと伝わる単純な信号ではなく、
脳が全身のすべてのシステムからの情報を統合して
「この身体部位を守る必要がある」と判断した結果として
出力するものだということです。
ここがとてもポイント!!
本シリーズ第1部では、この「肩痛の脳科学」を深く掘り下げます。
視覚系・頸椎・腕神経叢・肋骨・横隔膜という、
一見「肩と無関係」に見える5つのシステムが、
なぜ慢性肩痛の根本原因となるのかを、医学的根拠とともに徹底解説していきます。
では、早速やっていきましょう。
第1章:「痛みは脳の決定である」──疼痛神経科学の革命的転換
まず最初に確認しなければならないのは、「痛みとは何か」という
根本的な問いに対する、現代科学の答えです。
1-1. 痛みは末梢から来るのではなく、脳から出力される
かつての痛みモデル(デカルト的モデル)では、
損傷組織→侵害受容器→脊髄→脳という一方向の信号伝達で
痛みが生じると考えられていました。
しかし、この古いモデルは現代神経科学によって完全に否定されています。
Moseley & Butler(2015年)が「Journal of Pain」誌に発表した
疼痛理論の総説では、
痛みは脳が「この身体部位を守る必要がある」と判断したときに
「出力」するプロダクトであり、末梢からの侵害受容信号は
その判断材料の一つに過ぎないことが明確に示されています。
脳は、末梢からの脅威信号のほかに、
視覚・前庭感覚・記憶・感情・社会的文脈など、
多様な情報を統合して最終的な「痛みの出力量」を決定しています。
これが意味することは非常に重要です。
肩に痛みがある場合、その痛みの量と質を決めているのは
肩の組織の状態だけではなく、脳が受け取る
「すべての入力情報の総和」だということです。
1-2. 慢性化が引き起こす「中枢感作」──脳が過敏になるメカニズム
肩の痛みが数ヶ月以上継続すると、脳と脊髄の神経系に
「中枢感作(Central Sensitization)」と呼ばれる変化が起こります。
これは神経系が過剰に興奮した状態に固着し、
本来は痛みを感じないはずの刺激(軽い動き・衣服の接触・気温の変化)に対しても
痛みを発生させるようになる状態です。
Nijs et al.(2015年)が「Manual Therapy」誌に発表した
中枢感作と肩関節痛に関するレビューでは、
慢性肩痛患者の大多数に中枢感作の所見が見られ、
これが「局所治療への反応不良」と「再発の反復」を引き起こす
主要因であることが示されています。
特に注目すべきは、Nijs らが「中枢感作が存在する状態で
肩の局所組織に繰り返し侵害的な刺激(マッサージ・ストレッチ・注射など)を
加え続けると、脳がその部位を『継続的な脅威にさらされている領域』
として認識を強化し、防衛反応をさらに高める」と指摘している点です。
これが、過度な局所治療が逆効果になるメカニズムの神経学的説明です。
1-3. 「過剰保護」という脳の誤作動
脳の防衛システムは非常に精巧ですが、
同時に「過剰反応」するリスクを常に抱えています。
Lorimer Moseley の研究グループが蓄積してきた神経免疫学的研究では、
慢性疼痛患者の脳では痛みを「脅威の証拠」として記憶するシステムが
過活動状態になり、実際の組織の回復が完了した後も
脳が「まだ危険だ」と判断し続ける状態が生じることが示されています。
肩の慢性痛の文脈で言えば、この「脳の過剰保護」こそが
「組織は回復しているのに、痛みが続く・再発する」という現象の正体です。
解決策は、局所の組織を治療し続けることではなく、
脳が「肩はもう安全だ」と判断するための情報環境を整えることにあります。
参考文献: Moseley GL & Butler DS. (2015). Fifteen years of explaining pain. Journal of Pain, 16(9), 807-813.
参考文献: Nijs J, et al. (2015). Central sensitization in chronic pain conditions: latest discoveries and their potential for precision medicine. Lancet Rheumatology, 3(5), e383-e392.
第2章:肩と「視覚系」の驚くべき神経学的直結回路
「目と肩がどう関係するのか?」と思われる方も多いと思います。
しかし、これは現代神経科学において最も重要かつ見落とされてきた知見の一つです。
2-1. 目・頭・肩を同時制御する専用ニューロン群
霊長類の神経科学研究で、視覚的な目標に向かって
「目→頭→肩→肘→手→手首」を協調させて動かす
専用の神経細胞群が存在することが明らかになっています。
Andersen & Cui(2009年)が「Neuron」誌に発表した
上頭頂小葉(LIP野・AIP野)の研究では、
これらの領域が視覚情報に基づいて手と肩の動作計画を同時に立案し、
運動指令を出力することが示されています。
これは非常に重要な意味を持ちます。
視覚系(目の動き)に問題があると、この「視覚-肩協調回路」全体の効率が低下し、
脳は肩の動きを「不確実な状況下での運動」と解釈して防衛的に制限・保護しようとします。
2-2. 滑動性追跡と脳半球の左右支配──「対側」の原則
滑動性追跡運動(Smooth Pursuit)の神経学には、
非常に重要な「対側原則」があります。
例えば、視標を左方向に追跡する場合、
その運動は主に脳の左半球の前頭眼野(FEF:Frontal Eye Field)と
頭頂眼野によって開始・制御されます。
そして脳の左半球は、身体の右側の運動を主に制御します。
これが意味するのは、右肩に問題がある場合、
左方向への滑動性追跡を訓練することで、
右肩の運動制御に関わる脳の左半球の活性が高まり、
肩への「防衛的緊張指令」が軽減しうるということです。
この「目のドリルで肩の痛みが即座に変化する」という
臨床的事実の神経学的根拠がここにあります。
2-3. 視覚情報の質と肩の「安全評価」
Proske & Gandevia(2012年)が「Physiological Reviews」誌に発表した
固有受容感覚の総説では、脳が四肢の位置を把握する際に、
固有受容感覚と視覚情報を統合して「予測誤差(Prediction Error)」を
最小化しようとするメカニズムが詳述されています。
視覚情報の質が低い(眼球運動の精度が低い)と、
脳の肩に関する位置予測精度が低下します。
その結果、脳は「肩が今どこにあるか、何をしようとしているか、
安全かどうかが把握できない」という不確実性を感じ、
過保護反応として肩の可動域を制限し、痛みを出力します。
長時間のデスクワーク・スマートフォン使用・過去の頭部外傷などによる
眼球運動機能の低下が、慢性肩痛の隠れた引き金となっている理由は
ここにあります。
参考文献: Andersen RA & Cui H. (2009). Intention, action planning, and decision making in parietal-frontal circuits. Neuron, 63(5), 568-583.
参考文献: Proske U & Gandevia SC. (2012). The proprioceptive senses: their roles in signaling body shape, body position and movement. Physiological Reviews, 92(4), 1651-1697.
第3章:頸椎・腕神経叢──肩痛の「上流」にある神経の本流
肩の痛みを繰り返す多くの人が見落としているのが、
頸椎と腕神経叢(Brachial Plexus)という「肩の神経的上流」です。
3-1. 腕神経叢:肩を支配するすべての神経の源流
肩関節・上腕・前腕・手のすべての運動・感覚を支配する神経は、
C5〜T1(第5頸椎〜第1胸椎)から出発する腕神経叢に由来します。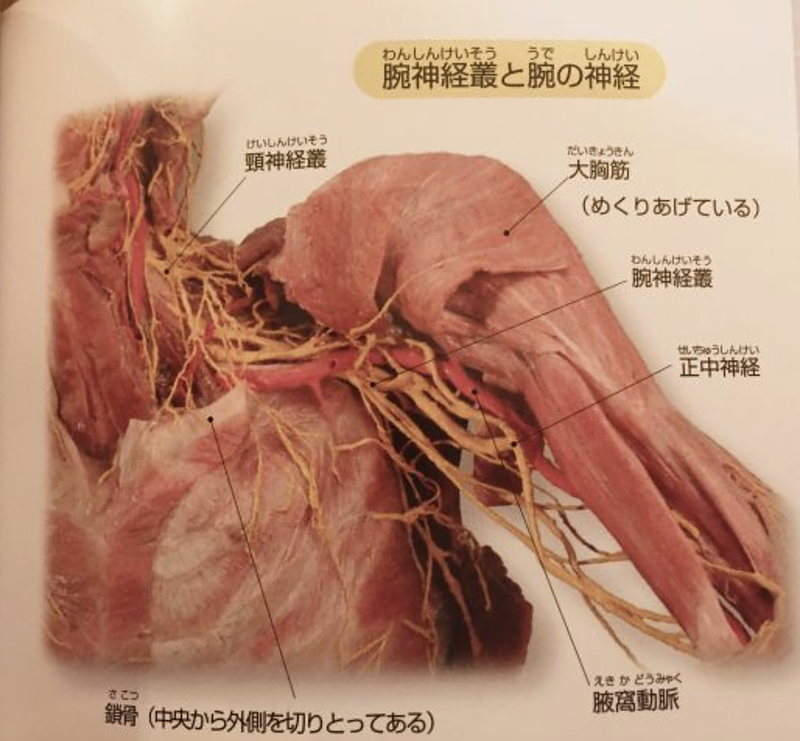
この神経の束は、前斜角筋・中斜角筋の間(斜角筋三角)、
鎖骨下動脈周囲、小胸筋の下など、複数の「絞扼されやすいポイント」を
通過して肩・腕へと向かいます。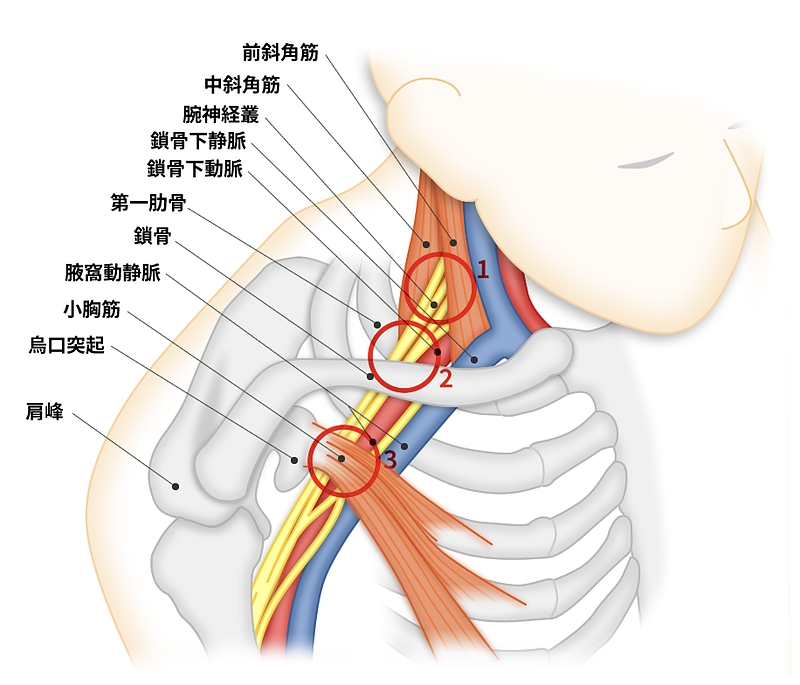
Butler & Gifford(1989年)の神経力学(Neurodynamics)研究以来、
この腕神経叢の張力(Neural Tension)が肩の慢性痛・可動域制限・
腕の重だるさと深く関連することが確立されています。
特にC5レベルの頸椎は、肩関節の外転・外旋に関わる腋窩神経・
筋皮神経の主要起始点であり、ここに機能的制限があると
肩の動きが神経学的に阻害されます。
3-2. 頸椎固有受容感覚と肩甲骨の協調
頸椎(特に上部頸椎C1〜C3)には高密度の固有受容感覚神経終末が存在し、
肩甲骨の安定化に関わる僧帽筋・前鋸筋・菱形筋などの
運動制御に深く影響します。
Jull et al.(2008年)が「Manual Therapy」誌に発表した
頸椎固有受容感覚と肩の研究では、頸椎の機能障害
(特に下部頸椎C5〜C7レベル)が肩甲骨の運動パターンを直接変化させ、
肩峰下インピンジメントのリスクを高めることが示されています。
首をきちんとケアせずに肩を酷使し続ける場合に
再発が繰り返されるのは、この神経学的上流の問題が未解決なままだからです。
3-3. 神経テンションの「絞扼ポイント」と肩痛の悪循環
腕神経叢が絞扼または過緊張状態にある場合、
その神経が支配する筋群(肩腱板・三角筋・上腕二頭筋など)は、
神経からの正常な栄養・制御信号を十分に受け取れなくなります。
その結果として生じるのが、筋力低下・筋緊張の非対称性・
動作中の微細なコーディネーション障害です。
脳はこれらの異常な固有受容感覚入力を「肩が危険な状態にある」
という脅威シグナルとして解釈し、さらに肩を保護しようとして
痛みと可動域制限を強化します。
これが、頸椎・腕神経叢の問題と肩痛の「悪循環」です。
参考文献: Butler DS & Gifford L. (1989). The concept of adverse mechanical tension in the nervous system. Physiotherapy, 75(11), 622-636.
参考文献: Jull GA, et al. (2008). Cervical musculoskeletal impairment in frequent intermittent headache. Cephalalgia, 28(8), 846-856.
第4章:肋骨・横隔膜──肩甲骨の「土台」と内臓体性反射の盲点
「肩の痛みに、なぜ肋骨や横隔膜が関係するのか」
これは多くの方が驚く部分です。
しかし、解剖学と神経学を正確に理解すれば、この関係は必然的なものです。
4-1. 肩甲骨は肋骨の上を「滑走」している
肩甲骨は骨格としての真の関節(球関節・蝶番関節)を
肋骨との間に持ちません。
肩甲骨は肋骨の曲面の上を、前鋸筋・僧帽筋・菱形筋・小胸筋などの
筋肉群によってコントロールされながら「滑走」しています。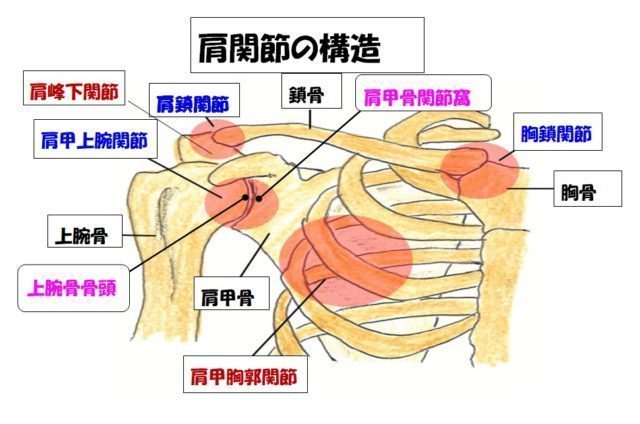
この肩甲胸郭関節(Scapulothoracic Joint)は、機能的関節とも呼ばれます。
Kibler et al.(2013年)が「British Journal of Sports Medicine」誌に
発表した肩甲骨機能の総説では、肋骨(胸郭)の可動性低下が
肩甲骨の上方回旋・後傾・外旋という正常な動きを阻害し、
肩峰下スペースの狭窄と腱板への過負荷を引き起こすことが詳述されています。
特に右側の肋骨下部の硬さが右肩痛・両側の僧帽筋上部の緊張と
高い相関を示すことは、臨床上非常に重要な知見です。
4-2. 横隔膜機能不全と肩への影響
横隔膜は呼吸筋であると同時に、体幹安定化の主要な姿勢筋です。
横隔膜の過緊張・機能不全は、肋骨の可動性を直接制限し、
肩甲骨の「滑走面」である肋骨の弾力性を奪います。
さらに重要なのが、Kolar et al.(2010年)の研究が示す
「横隔膜と頸椎・肩帯筋群の協調パターン」です。
横隔膜が深吸気時に正常に下降しない場合(浅い胸式呼吸パターン)、
代償として肩甲挙筋・斜角筋・胸鎖乳突筋などの頸肩部の補助呼吸筋が
過負荷状態になり、慢性的な頸肩の緊張と痛みを引き起こします。
これが「ストレスが多いと肩が凝る」という現象の神経筋学的な説明です。
4-3. 内臓体性反射(Viscerosomatic Reflex)──見落とされがちな「本当の原因」
これは、多くの医療・運動の専門家さえも見落としがちな、
非常に重要な概念です。
内臓体性反射とは、内臓(横隔膜・肝臓・胆嚢・胃など)からの
求心性神経信号が脊髄レベルで体性感覚神経と「交叉」し、
内臓とは遠い部位に痛みや緊張を引き起こす現象です。
これは「放散痛(Referred Pain)」の一形態であり、
医学的に確立された概念です。
Giamberardino et al.(2010年)が「European Journal of Pain」誌に
発表した内臓体性相互作用の研究では、横隔膜・肝臓・胆嚢の機能障害が
横隔神経(C3〜C5支配)を介して右肩・右頸部に痛みや緊張感を
放散させることが確認されています。
「右肩だけが何度治療しても再発する」という方の中には、
この内臓体性反射が未診断・未治療のまま放置されている
ケースが少なくありません。
参考文献: Kibler WB, et al. (2013). Clinical implications of scapular dyskinesis in shoulder injury. British Journal of Sports Medicine, 47(14), 877-885.
参考文献: Kolar P, et al. (2010). Postural function of the diaphragm in persons with and without chronic low back pain. Journal of Orthopaedic & Sports Physical Therapy, 40(4), 235-245.
参考文献: Giamberardino MA, et al. (2010). Viscero-somatic pain and somatic referral. European Journal of Pain, 14(S1), 49-55.
第5章:前庭系と肩──内耳が「上肢の安全基盤」を決める
腰痛のシリーズでも触れた前庭系(内耳)ですが、
肩の痛みに対しても重要な役割を担っています。
5-1. 前庭脊髄路と上肢の緊張パターン
前庭系(三半規管・耳石器)からの信号は、
前庭脊髄路(Vestibulospinal Tract)を通じて頸髄・胸髄レベルまで
影響を与えます。
前庭系の機能障害は、頸部・肩帯の筋緊張パターンを直接変化させます。
Kavounoudias et al.(1999年)の前庭-体性感覚統合研究では、
前庭機能の変動が肩帯の筋活動パターンに0.1秒以内という
極めて短い潜時で影響を与えることが示されています。
「めまいや乗り物酔いがあるときに肩が特にこる」という臨床的訴えは、
この前庭-肩帯の神経直結回路によるものです。
5-2. 頸椎・前庭・視覚の「三者統合」と肩の安全基盤
これまでのシリーズで繰り返し登場した「上部頸椎×前庭系×視覚系」の
三者統合という概念は、肩の文脈でも同様に重要です。
脳が肩を「安全に動かせる」と判断するためには、
「頭(頸椎固有受容感覚)が今どこにあるか」
「重力に対してどう傾いているか(前庭系)」
「視覚的に周囲の空間情報は十分か(視覚系)」
という3つの情報が高精度で統合されている必要があります。
この三者統合が乱れると、脳は「上肢を動かすための安全基盤が不確実だ」と判断し、
肩への防衛的保護を発動します。
逆に言えば、この三者統合を改善することで、
肩への直接治療なしに肩の可動域と痛みが劇的に変化しうるのです。
参考文献: Kavounoudias A, et al. (1999). Specific whole-body shifts induced by frequency-modulated vibrations of human plantar soles. Neuroscience Letters, 266(3), 181-184.
第6章:慢性肩痛の「タイプ別分析」──あなたの再発の正体を知る
ここまでの知識を踏まえ、慢性的に肩痛が再発する方の
「主要問題システム」を特定するための分析を行います。
以下の各タイプの特徴を参考に、ご自身に当てはまるものを確認してください。
タイプA:視覚系主導型(滑動性追跡・サッケードの機能障害)
◆長時間のデスクワーク・スマートフォン使用が日常的
◆頭を動かさずに動く物を目で追うと、目がカクカクする感覚がある
◆過去にむち打ち・頭部打撲・脳震盪の経験がある
◆肩の痛みが目の疲れとともに悪化する傾向がある
このタイプは滑動性追跡ドリルが最優先介入です。
特に「患側と反対方向への追跡」が即効性を持ちます。
タイプB:頸椎・腕神経叢主導型(神経テンション・頸椎固有受容感覚障害)
◆肩だけでなく、腕・前腕・手にも「重だるさ・しびれ感」が時々ある
◆長時間のデスクワーク後、肩の症状が特に悪化する
◆首を特定の方向に向けると肩の症状が変化する
◆腕を伸ばして挙上すると、腕の後面に「引っ張り感」がある
このタイプはC5レベルの頸椎可動化と腕神経叢の神経モビライゼーションが最優先です。
タイプC:肋骨・横隔膜主導型(胸郭硬化・呼吸パターン障害)
◆深呼吸をしようとすると肋骨下部に詰まった感じがある
◆猫背姿勢・巻き肩の傾向が強い
◆右肩だけが繰り返し問題になる(内臓体性反射の疑い)
◆慢性的なストレスや胃腸の不調が肩の症状と連動する
このタイプは肋骨側屈+横隔膜呼吸が最優先で、右肩の場合は
内臓の状態評価も視野に入れてください。
タイプD:前庭系主導型(VOR機能障害・三者統合エラー)
◆頭を動かすと肩の症状が変化する(悪化または改善)
◆乗り物酔いがある、または複雑な視覚環境で体調が悪くなる
◆スポーツや動的な動作中に肩の症状が特に悪化する
◆以前に耳の問題(耳鳴り・難聴・めまい)を経験したことがある
このタイプはVOR訓練と前庭-視覚統合ドリルが最優先です。
第7章:「評価と再評価」こそが慢性肩痛解決の鍵
脳ベースアプローチのすべてに共通する絶対原則を、肩痛の文脈で改めて確認します。
7-1. ベースライン評価の設定
プログラム開始前に「今現在、肩が不快になる動き」を特定します。
一般的な評価動作としては以下のものを使います。
◆肩屈曲(腕を前方に上げる):角度と痛みのレベル(10段階)
◆肩外転(腕を横に上げる):角度と痛みのレベル
◆内旋(後ろに腕を回す):可動域と不快感
◆外旋(腕を外側に回す):可動域と不快感
◆水平内転(腕を前方に伸ばして胸の前を横切らせる)
これらの動作を「7〜8割程度の力・速度」で評価します。
無理に痛みを誘発させる必要はありません。
7-2. 「入力を変えたら即座に再評価する」鉄則
各介入(目・頸椎・腕神経叢・肋骨)の後、
必ず同じ動作テストで変化を確認します。
数値として改善があれば、そのアプローチは「あなたの脳の問題システム」に
正しくアクセスできています。
変化がなければ別のシステムへ。
悪化したなら刺激量が過大です。
「何かを変えたら、必ずすぐに再テストする」
この鉄則なしに行うアプローチは、方向も速度も分からないまま
走り続けるのと同じです。
7-3. 慢性肩痛に「プロトコル」が通用しない理由
慢性肩痛を持つすべての人の神経系はユニークです。
Aさんに劇的に効いた滑動性追跡ドリルが、
同じような症状を持つBさんには全く効かないことがあります。
これは失敗ではなく、Bさんの主要問題システムが視覚系ではなく
頸椎・腕神経叢にあることを示す貴重な情報です。
「万人に効く肩痛のプロトコル」は存在しません。
存在するのは「あなたの脳に効く個別のアプローチ」だけです。
そのアプローチを特定するために、評価と再評価のサイクルが不可欠なのです。
第1部のまとめ:「肩を治す」から「脳の決定を変える」へ
本稿でお伝えしてきた核心を整理します。
◆肩の痛みは「脳の決定」であり、末梢の組織状態だけで決まるものではない。
中枢感作が起きると局所治療の反復が逆効果になりうる(Nijs et al., 2015年)。
◆目・頭・肩を同時制御する専用のニューロン群が存在し、
視覚系の機能障害が肩の神経制御を直接阻害する(Andersen & Cui, 2009年)。
特に「患側と反対方向への滑動性追跡」が脳の対側半球を刺激し、
肩への防衛指令を緩和する。
◆肩の神経的上流である腕神経叢(C5〜T1)と頸椎固有受容感覚の機能が、
肩甲骨の安定性と肩腱板の協調パターンを直接決定する(Jull et al., 2008年)。
◆肩甲骨は肋骨の上を滑走しており、胸郭硬化が肩痛の根本原因となる。
横隔膜の機能不全と内臓体性反射も見落とせない要因
(Kibler et al., 2013年;Giamberardino et al., 2010年)。
◆前庭系(内耳)は前庭脊髄路を通じて頸・肩帯の筋緊張パターンを
0.1秒以内に変化させる直結回路を持つ(Kavounoudias et al., 1999年)。
第2部【アプローチ編】では、これらの理論を「今日から自宅で一人でできる
具体的なセルフケアプログラム」として完全公開します。
視覚・頸椎・腕神経叢・肋骨という4つの神経システムへの介入手順を、
評価→介入→即時再評価のサイクルとともに詳細にお伝えします。
楽しみにしていてくださいね(๑•̀ㅂ•́)و✧
それではまた、次回のコラムでお会いしましょう(*^^*)
【主要参考文献】
・Moseley GL & Butler DS. (2015). Fifteen years of explaining pain. Journal of Pain, 16(9), 807-813.
・Nijs J, et al. (2015). Central sensitization in chronic pain conditions. Lancet Rheumatology, 3(5), e383-e392.
・Andersen RA & Cui H. (2009). Intention, action planning, and decision making in parietal-frontal circuits. Neuron, 63(5), 568-583.
・Proske U & Gandevia SC. (2012). The proprioceptive senses. Physiological Reviews, 92(4), 1651-1697.
・Butler DS & Gifford L. (1989). The concept of adverse mechanical tension in the nervous system. Physiotherapy, 75(11), 622-636.
・Jull GA, et al. (2008). Cervical musculoskeletal impairment in frequent intermittent headache. Cephalalgia, 28(8), 846-856.
・Kibler WB, et al. (2013). Clinical implications of scapular dyskinesis in shoulder injury. British Journal of Sports Medicine, 47(14), 877-885.
・Kolar P, et al. (2010). Postural function of the diaphragm. Journal of Orthopaedic & Sports Physical Therapy, 40(4), 235-245.
・Giamberardino MA, et al. (2010). Viscero-somatic pain and somatic referral. European Journal of Pain, 14(S1), 49-55.
・Kavounoudias A, et al. (1999). Specific whole-body shifts induced by frequency-modulated vibrations. Neuroscience Letters, 266(3), 181-184.