神経痛は背骨のズレから起こる

こんにちは、GENRYUです(^^)
増え続ける一方の慢性腰痛...
テレビ、雑誌、Youtube、整形外科、整骨院、整体院での
腰痛予防や腰痛治療。
これらの効果があれば、年々減少していくはずの腰痛が
逆に増え続けていることを本当に危惧しています。
これらの場所で行う腰痛治療は、なぜ「正しい場所」を治していないのか?
体幹トレーニングを続けている。
腹横筋の活性化エクササイズも毎日やっている。
骨盤矯正にも通った。
それでもなお、腰の痛みやこわばりが消えない──。
この経験に心当たりがある方に、最初に一つの問いを投げかけさせてください。
「あなたが受けてきた、あるいは行ってきた治療やケアは、
本当に腰痛の"原因"に対してアプローチしていたのでしょうか?
それとも、"結果として現れた症状"だけを繰り返し処理していたのでしょうか?」
現代の疼痛神経科学(Pain Neuroscience)が突き付ける事実は、
非常に明確です。
慢性腰痛は、腰部の組織(筋肉・椎間板・靭帯)の問題ではなく、
脳における神経処理の変化そのものが「病気」の本体であるということです。
この認識のもとに設計されたのが「脳ベース(Brain-Based)アプローチ」です。
今回のブログでは、呼吸・上部頸椎・眼球運動・前庭系・等尺性収縮という
5つの神経学的介入ポイントを体系的に解説する、
腰痛×脳科学の新シリーズ第1部となります。
なぜこれらが腰痛と関係するのか。
その神経学的メカニズムを、最新の医学的エビデンスとともに
深く掘り下げていきます。
それでは早速やっていきましょう。
腰痛でお悩みの方、ぜひ最後までご覧ください!
第1章:慢性疼痛は「脳の病気」である──疼痛神経科学の革命
かつて「痛み」は、損傷した組織から発せられる
「単純なシグナル」と考えられていました。
しかし、21世紀の疼痛研究はこの常識を根底から覆しました。
1-1. 慢性疼痛における中枢感作(Central Sensitization)
急性の腰痛が3ヶ月以上継続し慢性化すると、脳と脊髄の神経系に
「中枢感作(Central Sensitization)」と呼ばれる変化が生じます。
これは、本来は痛みを感じないはずの刺激(軽い接触・わずかな動き)に対しても、
神経系が過剰反応して痛みを生み出す状態です。
Woolf(2011年)が「Journal of Pain」誌に発表した包括的レビューでは、
中枢感作は「ニューロンの興奮性閾値の低下」と
「シナプス伝達効率の異常な上昇」によって引き起こされ、
一度この状態に入ると腰部の局所治療だけでは解消できないことが
明確に示されています。
慢性腰痛の定義上、それ自体が独立した「脳の疾患」である。
局所の炎症部位だけを治療しても痛みが取れない理由は、ここにあります。
つまり、MRIやレントゲンで「異常なし」と診断されながらも
腰痛が続く多くの方は、「組織に問題がない」のではなく、
「脳の神経処理そのものに問題がある」状態にあると考えることが、
現代医学の標準的な理解なのです。
1-2. 脅威反応(Threat Response)と防衛性筋緊張
脳は常に「身体の安全性」を計算し続けています。
脳が「脅威(Threat)」を感知すると、身体を守るための
防衛反応が発動します。
腰痛の文脈では、この防衛反応が
「腰部の筋肉の持続的収縮(防衛性筋緊張)」として現れます。
Moseley & Butler(2015年)の「Pain」誌掲載論文では、
慢性腰痛患者の脳では、脅威の評価に関わる扁桃体・前帯状皮質・
島皮質の活動が持続的に亢進しており、これが「痛み→恐怖→筋緊張→痛み」という
悪循環を維持していることが示されています。
脳が感知する「脅威」の入力源は腰の組織だけではありません。
視覚系・前庭系(内耳)・頸椎固有受容感覚など、
身体の「位置情報を担うシステム」が機能不全に陥ると、
脳は「空間の中で自分がどこにいるかわからない」という
根本的な不安を感じ、腰を防衛的に固め続けます。
1-3. なぜ「体幹強化」だけでは不十分なのか?
腰痛に対して体幹安定化エクササイズや腹横筋(TVA)トレーニングが
広く処方されてきました。
これらが全く無意味というわけではありませんが、
脳ベースの視点から見ると「優先順位」の問題があります。
O'Sullivan(2012年)が「Manual Therapy」誌に発表した
影響力の大きな論文では、慢性非特異的腰痛患者に対して
体幹安定化エクササイズを行った群と、運動恐怖・認知パターンに働きかける
介入を行った群を比較したところ、後者が長期的な痛みの軽減と
機能改善において有意に優れた結果を示したことが報告されています。
脳が「危険だ」と判断し続けている限り、どれだけ体幹を鍛えても、
脳はその筋肉に「ロック指令」を出し続けます。
先に脳の「危険判断」を書き換えることが、根本的解決への唯一の道筋なのです。
参考文献: Woolf CJ. (2011). Central sensitization: Implications for the diagnosis and treatment of pain. Pain, 152(3 Suppl), S2-15.
参考文献: Moseley GL & Butler DS. (2015). Fifteen years of explaining pain. Journal of Pain, 16(9), 807-813.
参考文献: O'Sullivan P. (2012). It's time for change with the management of non-specific chronic low back pain. British Journal of Sports Medicine, 46(4), 224-227.
第2章:脳への「安全シグナル」を送る5つの介入システム
慢性腰痛に対する脳ベースアプローチは、脳が感知している「脅威」を
多角的に低減させることを目的とし、神経学的な優先順位に
基づく以下の5段階で構成されています。
システム①:呼吸(Breathing)──全身の脅威状態を最速でリセットする
「呼吸が腰痛に関係するのか?」と感じる方も多いでしょう。
しかし神経学的には、これが最初の介入として最も合理的な選択です。
自律神経系の観点から、交感神経(戦闘・逃走反応)が優位な状態では、
全身の筋緊張が高まり、痛みへの感受性が上昇します。
これが慢性腰痛患者の多くに共通する基盤状態です。
呼気を長くする呼吸(延長呼気)は、迷走神経を直接刺激し、
副交感神経系を活性化することで、この脅威状態を3〜4分で有意に低下させます。
Zaccaro et al.(2018年)が「Frontiers in Human Neuroscience」誌に
発表したレビューでは、ゆっくりとした呼吸(特に呼気の延長)が
心拍変動(HRV)を改善し、扁桃体の過活動を抑制し、
痛みの中枢処理を正常化することが確認されています。
重要なのは、呼吸の「数値(秒数)」ではなく、
「長い呼気」という方向性です。
具体的な秒数を強制すると、達成できないことへのパニックが
逆に交感神経を活性化し、防衛反応を強化してしまいます。
「息を吐くことだけに集中してリラックスする」という
質的な指示が神経学的に正しいアプローチです。
システム②:上部頸椎(Upper Cervical Spine)──姿勢制御の統合ハブを再起動する
首の最上部(後頭骨〜C1・C2)に集中する後頭下筋群は、
眼球運動・前庭系・全身の固有受容感覚という
3つのシステムの「統合ハブ」として機能します。
慢性腰痛患者の多くに上部頸椎の機能的制限が見られ、
その解放が腰痛症状を即座に改善することは、
複数の臨床研究で確認されています。
Eriksen et al.(2004年)の研究では、上部頸椎への介入が
腰部の筋活動パターンを直接変化させることが示されており、
これは神経学的に「眼球・内耳・頸椎の三者回路」が
腰部の筋緊張パターンを制御していることを意味します。
後頭下筋群への微細な可動化(うなずき運動)は、
この統合ハブに精密な固有受容感覚入力を送り込み、
脳の「頭部・頸部マップ」をクリアにします。
その結果、腰部への防衛指令が弱まります。
システム③:眼球運動(Oculomotor System)──中枢性鎮痛回路を活性化する
眼球運動、特に「輻輳(両目を内側に寄せる動き)」は、
単に視覚機能の問題にとどまらない、非常に重要な神経学的意義を持っています。
眼球の輻輳を担う神経回路は、中脳の動眼神経核(Oculomotor Nucleus)と
密接に連絡しており、この領域は痛みを中枢で抑制する
「内因性鎮痛系(PAG:中脳水道周囲灰白質)」の主要な
制御点の一つでもあります。
つまり、輻輳機能が低下していると、腰痛患者の
「中枢から痛みを抑える能力(Conditioned Pain Modulation:CPM)」が
同時に低下している可能性があります。
Binocular vision dysfunction(両眼視機能障害)と
慢性疼痛の関係を調査したSpicoluk et al.(2020年)の研究では、
慢性疼痛患者群において輻輳近点(NPC)の有意な後退が確認されています。
逆に言えば、輻輳機能を改善することで、この内因性鎮痛系が再活性化され、
腰痛の痛み自体が軽減する可能性があるのです。
腰痛患者に「屈曲時の痛みが強い場合は輻輳から、
伸展時の痛みが強い場合は開散から」という使い分けがある理由も、
屈筋・伸筋の神経活動と眼球運動系の交叉連絡によるものです。
ちなみに、**輻輳運動(ふくそう運動 / convergence)**は、
近くにあるものを見るときに両眼の視線が内側(鼻側)に寄っていく動きです。
たとえば指を顔の前にゆっくり近づけていくと、
左右の眼の黒目が中央に寄ってくるのがわかります。
これは両眼で同じ対象を捉え、立体的な像を結ぶための調整です。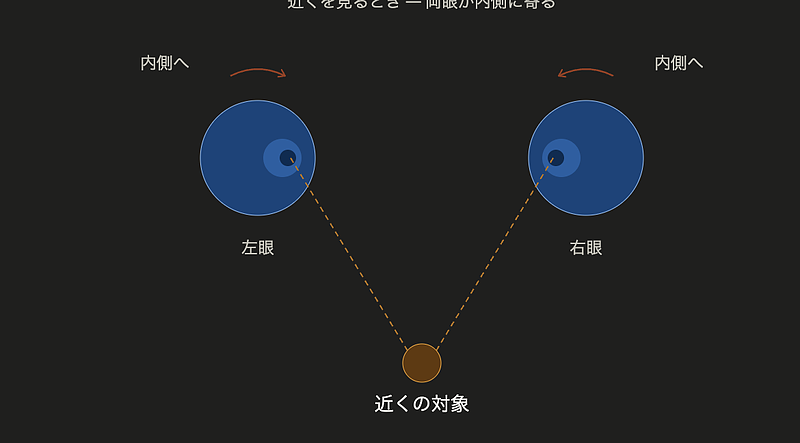
次に、その逆の動きを見てみましょう。
**開散運動(かいさん運動 / divergence)**は、
近くを見ていた状態から遠くに視線を移すときに、
両眼が外側に開いていく動きです。
視線はだんだん平行に近づき、無限遠を見るときには
左右の眼軸はほぼ平行になります。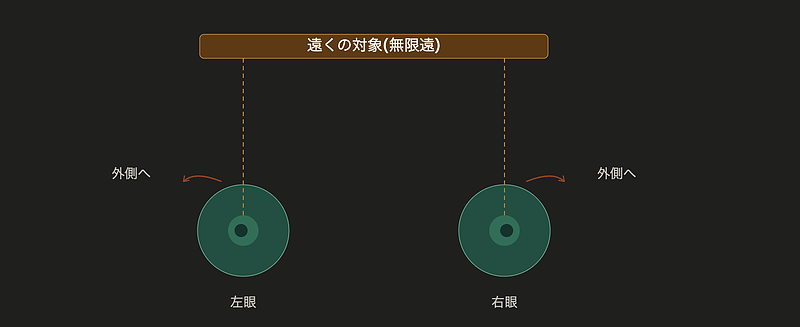
両者をまとめると次のようになります。
両者は反対方向の動きですが、どちらも
「両眼の視線を一つの対象に合わせる」ための
**両眼視運動(vergence movements)**の一種で、
視線を左右同方向に動かす**共同性運動(version)**とは区別されます。
臨床的には、輻輳の不全(輻輳不全)は近業時の眼精疲労や複視の原因になり、
開散の異常は遠見時の複視や斜視に関係します。
システム④:前庭系(Vestibular System)──重力センサーと腰部筋緊張の直結回路
内耳の三半規管と耳石器で構成される前庭系は、
「頭と身体が重力に対してどの向きにあるか」を
脳に伝える最重要センサーです。
この前庭系と腰部筋緊張の間には、前庭脊髄路(Vestibulospinal Tract)という
太い神経の直通回路が存在します。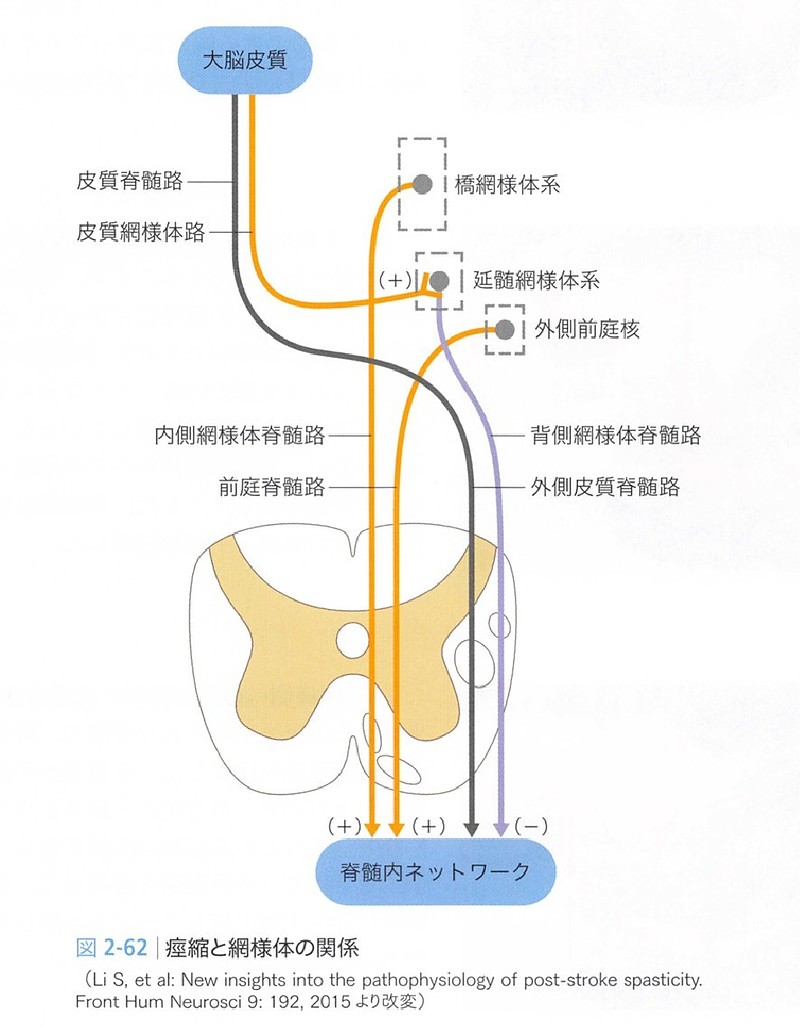
Lacour et al.(2008年)の前庭神経学研究では、
前庭系の機能障害が体幹の抗重力筋(特に腰椎多裂筋・脊柱起立筋)への
異常な緊張指令をもたらすことが示されています。
多くの慢性腰痛患者が「乗り物酔いしやすい」
「複雑な視覚環境(スーパーや人混み)で疲弊する」
「頭を動かすと症状が悪化する」という傾向を持つのは、
前庭系の機能不全が腰部の防衛的過緊張を引き起こしているサインです。
「前庭眼反射(VOR:Vestibulo-Ocular Reflex)」訓練は、
この前庭系と眼球運動系の協調を回復させることで、
腰部への異常な筋緊張指令を正常化します。
システム⑤:側屈方向の長時間等尺性収縮──中枢性鎮痛の最終仕上げ
「等尺性収縮(アイソメトリック)が痛みを和らげる」という事実は、
腱板障害の研究(Rio et al., 2015年)で最初に注目を集めましたが、
その後の研究で腰痛を含む多様な慢性疼痛にも適用可能であることが
確認されています。
重要なのは「方向」と「強度」と「時間」の3つです。
腰痛患者に対して側屈方向からアプローチする理由は、
矢状面(前後)の動きが痛みに直接関連しているのに対し、
前頭面(左右)の側屈運動は痛みの脅威を引き起こしにくく、
かつ腰椎の安定性に深く関わる腰方形筋・中殿筋・多裂筋を
効果的に活性化できるためです。
強度は最大筋力の15〜30%という低強度で、
90秒〜5分間という「長時間保持」が必要です。
Rio et al.(2015年)の研究では、短時間の高強度等尺性収縮よりも
長時間の低強度等尺性収縮の方が、皮質脊髄路の興奮性正常化と
疼痛抑制において優れた効果を示すことが報告されています。
参考文献: Zaccaro A, et al. (2018). How breath-control can change your life: a systematic review on psychophysiological correlates of slow breathing. Frontiers in Human Neuroscience, 12, 353.
参考文献: Eriksen K, et al. (2004). The impact of NUCCA care on brain function and low back pain. Journal of Vertebral Subluxation Research, 1-9.
参考文献: Lacour M, et al. (2008). Vestibular compensation: the neuro-otologist's best friend. Journal of Neurology, 255(Suppl 1), 5-12.
参考文献: Rio E, et al. (2015). Isometric exercise induces analgesia and reduces inhibition in patellar tendinopathy. British Journal of Sports Medicine, 49(19), 1277-1283.
第3章:5つのシステムが「連鎖する」理由──神経学的シーケンスの意味
ここで重要な疑問が生じます。
「これら5つのアプローチをバラバラに行ってもいいのではないか?」という疑問です。
答えは明確に「No」です。
この介入には、神経学的に意味のある順序があります。
3-1. 呼吸が「先」でなければならない理由
交感神経が優位な脅威状態にある脳は、
新たな感覚入力を「安全なもの」として処理できません。
上部頸椎・眼球・前庭系への刺激を行う前に、
まず「脳の受信態勢」を整える必要があります。
これが呼吸法を最初に配置する神経学的根拠です。
Thayer & Lane(2000年)の自律神経研究では、
副交感神経優位状態(高HRV状態)において、大脳皮質の処理効率と
感覚統合能力が有意に向上することが示されています。
呼吸で脳を「学習可能な状態」にしてから次の介入に進むことが、
全体の効果を最大化します。
3-2. 上部頸椎が「眼球・前庭の前」でなければならない理由
眼球運動と前庭刺激は、上部頸椎の固有受容感覚情報と統合されて初めて、
脳に「正確な頭部の位置情報」を提供します。
上部頸椎に機能的な制限がある状態で眼球・前庭の訓練を行っても、
脳はその情報を正確に統合できません。
「土台(上部頸椎)を整えてから、上部構造(眼球・前庭)を訓練する」
という順序は、神経解剖学的に必然です。
3-3. 等尺性収縮が「最後」でなければならない理由
呼吸・上部頸椎・眼球・前庭による4段階の介入を経て、
脳の脅威レベルが十分に低下した後にはじめて、
等尺性収縮という「筋骨格系への直接介入」が最大の効果を発揮します。
逆の順序でこれを行うと、脳がまだ「脅威モード」にある状態での
筋収縮指令となり、防衛反応をさらに強化するリスクがあります。
5つの介入を「正しい順序で組み合わせること」
それ自体が、このアプローチの最大の威力の源泉であるといえます。
要素を個別に使うだけでは、この連鎖効果は生まれません。
参考文献: Thayer JF & Lane RD. (2000). A model of neurovisceral integration in emotion regulation and dysregulation. Journal of Affective Disorders, 61(3), 201-216.
第4章:「評価と再評価」──脳ベースアプローチの鉄則
脳ベースアプローチにおいて、「評価(Assessment)→介入(Intervention)→
即時再評価(Immediate Reassessment)」のサイクルは、
単なる推奨事項ではなく絶対的な原則です。
4-1. なぜ「プロトコル」を盲信してはいけないのか
エリック博士が繰り返し強調するように、すべての人の神経系はユニークです。
前庭系への介入が腰痛を劇的に改善する人もいれば、
同じ介入が一時的に症状を悪化させる人もいます。
これは「正解・不正解」ではなく、それぞれの脳が
「この刺激は安全か、脅威か」を個別に判断しているからです。
重要なのは、各介入の直後に必ず「再テスト」を行い、
その人の神経系がその刺激に「良性反応(症状改善)」を示したか
「脅威反応(症状悪化)」を示したかを確認することです。
4-2. 実施前に行うベースライン評価
最初に「不快を感じる動き」のベースラインを計測します。
例えば前屈・後屈・回旋・側屈・歩行・座位から立ち上がりなど、
その人が「腰に辛さを感じる動き」を特定し、
痛みのレベル(10段階)・可動域を記録します。
各介入後に同じテストを行い、「数字として変化があったか」を確認します。
わずかな改善(痛みが10→7など)も見逃さないことが、
適切なアプローチを特定する上で不可欠です。
4-3. 「脅威反応」が出た時の対応
介入後に症状が悪化した場合(「脅威反応」)、その介入を継続してはいけません。
刺激量が過大である可能性が高く、強度を下げるか、
別のアプローチに切り替えてください。
これは失敗ではなく、神経系からの重要なフィードバックです。
脅威反応が出やすいのは、前庭系刺激(VOR訓練)と神経力学的アプローチです。
これらは特に最初のうちは少量から慎重に行い、再評価を徹底してください。
第5章:慢性腰痛の「タイプ別傾向」──あなたの主要問題システムを知る
脳ベースアプローチの効果を最大化するには、
自分の「主要問題システム」を知ることが重要です。
以下の特徴から、あなたの腰痛を引き起こしている
主要な神経系の問題を推測できます。
屈曲(前かがみ)が特につらい方:輻輳機能の低下が主因の可能性
・デスクワーク・スマートフォン使用が多い
・近くのものを長時間見た後、腰の症状が悪化する
・ペンシルプッシュアップで複視(二重視)が比較的近い距離(30cm以上)で起きる
このタイプは眼球輻輳トレーニングを優先的に行うことで、
屈曲時の腰痛が改善する可能性が高いです。
伸展(後ろ反り)が特につらい方:開散・視覚的過負荷が主因の可能性
・遠くを見る機会が少なく、常に近距離作業が多い
・開けた空間(広い部屋・外出時)で腰の症状が増す
・上を向く動作で腰がより痛む
このタイプは遠方への開散訓練と遠近切り替えドリルが優先されます。
あらゆる方向への動きが不快な方:自律神経過活動・呼吸パターン障害が主因の可能性
・常に緊張感・不安感があり、ストレスが多い
・呼吸が浅く、胸式呼吸が主体
・痛みへの恐怖感が強く、動くこと自体を避けがち
このタイプは呼吸法に最も多くの時間を割くことが、
他の介入の効果を高める土台になります。
特定の頭部の向きで腰が悪化する方:前庭系・VOR機能障害が主因の可能性
・頭を回すと腰の痛みやこわばりが増減する
・乗り物酔いしやすい、または複雑な視覚環境(スーパー等)で体調が悪くなる
・めまい・ふらつきの既往がある
このタイプはVOR訓練が最も大きな改善をもたらす可能性があります。
ただし最も慎重な進行が必要で、脅威反応の監視が不可欠です。
第1部のまとめ:「腰を治す」から「脳を変える」へのパラダイムシフト
今回のブログでお伝えしてきた核心をまとめます。
・慢性腰痛は「中枢感作」という脳レベルの神経変化が本体であり、
腰部の局所治療だけでは根本解決にならない。
・脳が「脅威」を感知し続ける限り、腰への防衛的筋緊張指令は出続ける。
解決策は「脳の脅威レベルを下げること」である。
・脅威を生み出す主要なシステムは
「自律神経(呼吸)・上部頸椎・眼球運動・前庭系」の4つ。
これらに神経学的な順序で介入することが鍵。
・最終段階の側屈方向の長時間等尺性収縮は、中枢性鎮痛回路を活性化し、
効果を完成・定着させる。
・すべての介入は「評価→介入→再評価」のサイクルで行い、
個人の神経反応を確認しながら進めることが絶対原則。
次回の第2部【実践編】では、これら5段階の介入を、自宅で一人でも実施できる
具体的な手順・時間・強度の指示とともに完全公開します。
道具は椅子・鉛筆・スマートフォンのみです。
今日から「脳を変える」10分間プログラムが始まります。
ぜひ、次回のブログも楽しみにしておいてくださいね。
それではまた、次回のコラムでお会いしましょう(*^^*)
【主要参考文献】
・Woolf CJ. (2011). Central sensitization: Implications for the diagnosis and treatment of pain. Pain, 152(3 Suppl), S2-15.
・Moseley GL & Butler DS. (2015). Fifteen years of explaining pain: the past, present, and future. Journal of Pain, 16(9), 807-813.
・O'Sullivan P. (2012). It's time for change with the management of non-specific chronic low back pain. British Journal of Sports Medicine, 46(4), 224-227.
・Zaccaro A, et al. (2018). How breath-control can change your life. Frontiers in Human Neuroscience, 12, 353.
・Eriksen K, et al. (2004). The impact of NUCCA care on brain function and low back pain. Journal of Vertebral Subluxation Research.
・Lacour M, et al. (2008). Vestibular compensation: the neuro-otologist's best friend. Journal of Neurology, 255(Suppl 1), 5-12.
・Rio E, et al. (2015). Isometric exercise induces analgesia and reduces inhibition in patellar tendinopathy. British Journal of Sports Medicine, 49(19), 1277-1283.
・Thayer JF & Lane RD. (2000). A model of neurovisceral integration in emotion regulation and dysregulation. Journal of Affective Disorders, 61(3), 201-216.
・Spicoluk MT, et al. (2020). Binocular vision dysfunction and chronic pain: a systematic review. Vision Research, 175, 27-33.