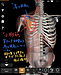
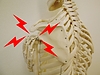
腕を動かすと、腕の付け根に痛みが走る方、必見。その時はココをほぐして。

こんにちは、GENRYUです(^^)
高いものを取る時や、着替え、洗髪など
「腕を挙げた時に肩が痛む方」、多いですよね。
特に、スポーツや日常の動作で肩を酷使する方は、
ストレッチやマッサージ、筋膜リリース、筋力トレーニングを
頑張っても痛みが消えない…なんて経験はありませんか?
実は、肩の痛みの原因は筋肉や関節などの「構造物」だけではなく、
「脳と神経系の不具合」が問題になっていることがあります。
今回は、定番の対処法とは違った角度から肩の痛みを改善する
神経科学ベースのセルフケア方法を、最新の医学的根拠とともに詳しく解説します!
脳に働きかけるアプローチで、肩の痛みとサヨナラしましょう!
ぜひ最後までご覧頂き、実践されてみてくださいね。
1. 肩の痛みの見落としがちな原因:組織だけじゃない、「脳の神経系の不具合」
肩の痛みは、腱板損傷、筋肉の不均衡、関節の硬直など、組織や構造物の問題として
扱われることが一般的です。
しかし、すべて正しく行っているのに改善しない場合、見落としがちな問題として
「脳と神経系の不具合」にあるかもしれません。
これは、神経科学の分野で「運動制御の信頼問題」と呼ばれ、
脳が体の動きを「安全」と認識できていない状態を指します。
例えば、スポーツ選手が右肩の痛みと可動域の低下に悩んでいたケースを
考えてみましょう。
肩に痛みがある場合、通常は軟部組織の施術、脊椎調整、モビライゼーションなど、
あらゆる正しいとされる治療を試みると思います。
しかし、「脳」に異常をきたしていた場合、痛みは悪化し、パフォーマンスは
停滞していきます。
このような場合、従来のアプローチ(ストレッチや筋力強化)だけでは不十分で、
脳の運動制御システム、特に「視覚系」や「前庭系」に着目する必要があります。
「医学的根拠」
- 脳の運動制御領域(前頭葉、運動前野)は、視覚入力や感覚フィードバックを通じて
筋肉の動きを調整する(Moseley & Butler, *The Journal of Pain*, 2015)。
- 視覚系の異常は、肩甲骨の運動制御を乱し、痛みや可動域制限を引き起こす
(Bigelow & Agrawal, *Journal of Vestibular Research*, 2015)。
- 慢性肩痛患者の多くは、神経筋制御の障害が関与し、組織の問題だけでは
説明できない
(Ludewig & Reynolds, *Journal of Orthopaedic & Sports Physical Therapy*, 2009)。
今回のブログでは、肩の痛みを改善するためのセルフケアを、
①組織アプローチ(筋肉・関節)
②神経科学アプローチ(脳・視覚系)
これらを融合させて紹介します。特に、「衝動性運動(サッケード)」と
脳の関係を軸に、具体的なエクササイズを提案します。
2. 「脳の信頼」を取り戻したアプローチ
今回ご紹介するのは、右肩の痛みと可動域の低下で当院を訪れた患者さんの事例です。
その方は右腕を挙上する動作(外転・外旋)で痛みが悪化し、
右肩の柔軟性と筋力が低下していました。
まず、軟部組織の施術、脊椎調整、モビライゼーションなど、
一般的な治療を試みましたが、症状は改善しませんでした。
そこで、見落としがちな問題としての「脳の視点からのアプローチ」を取り入れ、
視覚系の評価を行いました。その方の右肩痛は、特に右方向への挙上で
悪化することが判明。
これから、右向きの衝動性運動(サッケード)に問題がある可能性を考えました。
「サッケード」とは、人間の眼球が急速に目標を捉えるために行う運動のことです。
具体的には、ある一点から別の点へ視線を素早く移動させる際に生じます。
この運動は、人間の視覚システムにおいて、情報を効率的に取得するために
重要な役割を果たしています。
今回は、右に腕を挙上した時に問題が生じるため、左前頭葉が関与が疑われました。
左前頭葉は体の右側の運動制御にも関わるため、視覚系の異常が
右肩の痛みや可動域制限に影響していると仮説を立てました。
次に視覚系の検査を行ったところ、右向きのサッケードがスムーズでなく、
視線が途中で止まる現象が観察されました。
これは、左前頭葉の機能低下を示唆します。
そこで、視覚系を刺激するドリル(サッケードトレーニング)を行い、
再評価すると、衝動性運動が正常化し、肩の可動域と筋力が回復、痛みも消失しました。
この事例から「脳の信頼問題」が肩の痛みの根本原因である場合、
従来の組織アプローチだけでは不十分であることがわかります。
「医学的根拠」
- 前頭葉は、視覚系と運動制御を統合し、異常があると筋肉の協調性が乱れる
(Gandevia & Burke, *Physical Therapy*, 2010)。
- 視覚系のトレーニングは、神経筋制御を改善し、痛みや機能障害を軽減する
(Bialosky et al., *Physical Therapy*, 2018)。
3. 肩の痛みを改善するセルフケア:脳と組織の融合アプローチ
以下のセルフケアは、筋肉・関節のケアと神経科学ベースのアプローチを組み合わせ、
肩の痛みを解消します。
初心者でも実践可能なプログラムで、この方の事例を参考にしています。
(1)組織アプローチ:筋肉と関節の柔軟性・安定性を回復
肩甲骨と肩関節の柔軟性・安定性を高めることで、組織のストレスを軽減します。
「肩甲骨と肩関節のエクササイズ」
①大胸筋ストレッチ(ドア枠ストレッチ)
「目的」
大胸筋の短縮を解消し、肩甲骨の前方傾斜を改善。
「手順」
1. ドア枠に両手を肩の高さで置き、肘を90度に曲げる。
2. 体を前に傾け、胸が開くのを感じる(30秒キープ)。
3. 左右各2セット、朝と夜に実施。
「ポイント」
痛みが出ない範囲で、深呼吸を意識。
「医学的根拠」
大胸筋のストレッチは、肩甲骨の動きを改善し、痛みを軽減する
(Borstad & Ludewig, *Journal of Orthopaedic & Sports Physical Therapy*, 2005)。
②肩甲骨モビリティドリル
「目的」
肩甲骨の上方回旋と外転を滑らかにし、関節の摩擦を軽減。
「手順」
1. 立った状態で、両腕を肩の高さで前に伸ばす。
2. 肩甲骨を上方に回旋(肩をすくめる)、次に下方に回旋(5~10回)。
3. 1日2セット、ゆっくり行う。
「ポイント」
肩甲骨の動きに集中し、腕の力を抜く。
「医学的根拠」
肩甲骨のモビリティ改善は、肩の痛みと機能障害を軽減する
(Kibler et al., *Journal of Shoulder and Elbow Surgery*, 2013)。
③アイソメトリック肩甲骨押し込み
「目的」
前鋸筋を強化し、肩甲骨の安定性を高める。
「手順」
1. 壁に両手を置き、肩甲骨を背骨に寄せるように30~40%の力で10秒押し込む。
2. 10回×2セット、夕方に行う。
「ポイント」
肩に力が入らないよう注意。
「医学的根拠」
前鋸筋の強化は、肩の安定性と痛みの軽減に有効
(Hsu et al., *Physical Therapy in Sport*, 2015)。
(2)神経科学アプローチ:視覚系と前庭系を刺激
脳の運動制御を改善する視覚系トレーニングは、肩の痛みにアプローチします。
今回の事例で効果があったサッケード(衝動性運動)トレーニングを中心に紹介します。
「視覚系トレーニング」
①サッケードトレーニング
「目的」
前頭葉を刺激し、肩の神経筋制御を改善。
「手順」
1. 壁に2つのターゲット(例:付箋)を左右1m離して貼る。
2. 右肩痛の場合、右方向への視線移動を重点的に(左から右へ10回、1秒ごとに移動)。
3. 1日2セット(各1分)、朝と夕方に実施。
「ポイント」頭を固定した状態で視線だけをスムーズに動かす。
「医学的根拠」
サッケードトレーニングは、前頭葉の機能を高め、運動制御を改善する
(Gandevia & Burke, *Physical Therapy*, 2010)。
②視線連動の肩甲骨ドリル
「目的」
視覚系と肩甲骨の動きを連動させ、脳の信頼を回復。
「手順」
1. 立った状態で、肩を回しながら視線を右、左、上、下に動かす(各方向5回)。
2. 右肩痛の場合、右方向の視線移動を多めに(10回)。
3. 1日2セット、夕方に行う。
「ポイント」
肩と視線の動きを同期させる。
「医学的根拠」
視覚入力は、肩甲骨の協調性を高め、痛みを軽減する
(Bigelow & Agrawal, *Journal of Vestibular Research*, 2015)。
③バランスボードを使った神経筋調整
「目的」
前庭系を刺激し、肩の運動制御を強化。
「手順」
1. バランスボードに立ち、肩甲骨を上下に動かす(10回)。
2. 視線を右方向に固定し、肩を回す(10回)。
3. 1日1セット、朝に実施。
「ポイント」
不安定な環境で脳と筋肉の連携を強化。
「医学的根拠」
前庭系のトレーニングは、運動制御の改善に有効
(Moseley & Butler, *The Journal of Pain*, 2015)。
(3)筋膜リリース:軟部組織の滑りを回復
筋膜の癒着は、肩の動きを制限し、痛みを増幅します。
筋膜リリースで滑らかさを取り戻します。
「筋膜リリース」
①フォームローラーで肩甲骨周辺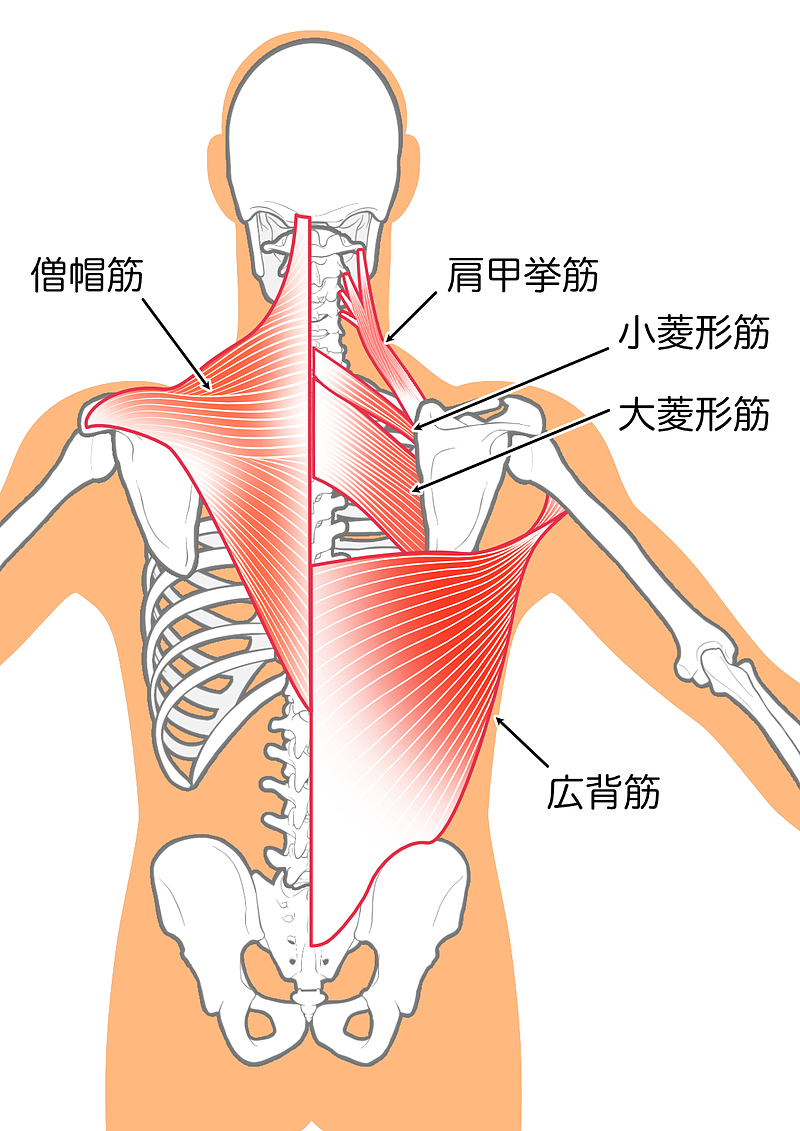
「目的」
僧帽筋や菱形筋の筋膜をほぐし、肩甲骨の滑りを改善。
「手順」
1. フォームローラーを肩甲骨下部(僧帽筋下部)に置き、ゆっくり転がす。
2. 硬い部分を30~60秒重点的にほぐす。
3. 1日1~2回、就寝前に行う。
「ポイント」
中程度の圧で、痛みが出ないように。
「医学的根拠」
筋膜リリースは、肩甲骨の滑動性を高め、痛みを軽減する
(Wilke et al., *Journal of Bodywork and Movement Therapies*, 2016)。
②テニスボールで棘下筋マッサージ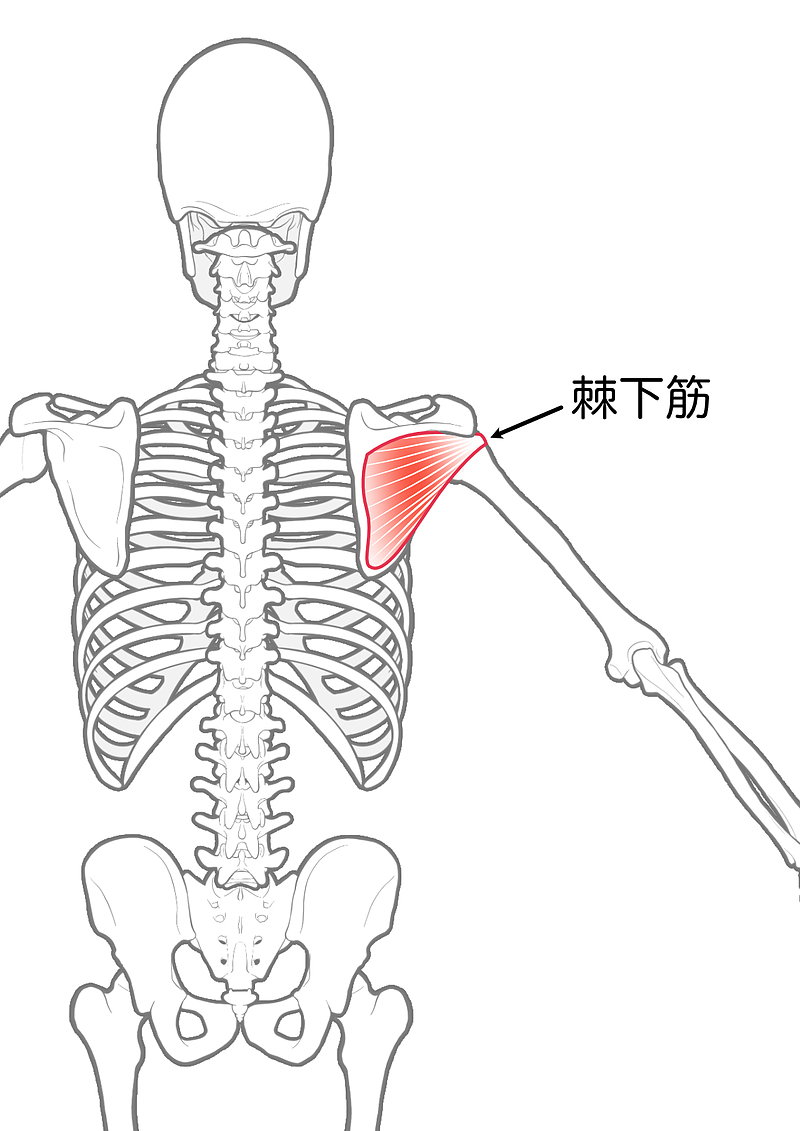
「目的」
棘下筋の緊張を解放し、肩の外旋を改善。
「手順」
1. テニスボールを肩甲骨下部(棘下筋)に当て、壁に寄りかかる。
2. 1~2分、軽い圧で転がす。
3. 1日1回、夕方に行う。
「ポイント」
痛みが出ない範囲で、深呼吸を意識。
「医学的根拠」
筋膜の癒着解消は、肩の機能障害を軽減する
(Stecco et al., *Journal of Bodywork and Movement Therapies*, 2016)。
(4)姿勢矯正:巻き肩姿勢を改善
巻き肩姿勢は、肩の痛みや神経筋制御の乱れを助長します。
姿勢矯正で肩甲骨の位置を正常化します。
「姿勢矯正エクササイズ」
①肩甲骨リトラクション
「目的」
肩甲骨を正常な位置に戻し、筋肉のバランスを整える。
「手順」
1. 立った状態で、肩を後ろに引き、肩甲骨を背骨に寄せる(5秒キープ)。
2. 10回×2セット、1日2回行う。
「ポイント」
胸を張り、頭をニュートラルに保つ。
「医学的根拠」
姿勢矯正は、肩甲骨の異常な動きを改善し、痛みを軽減する
(Singla & Veqar, *Journal of Bodywork and Movement Therapies*, 2017)。
②デスク環境の調整
「目的」
長時間の前肩姿勢を防ぎ、肩への負担を軽減。
「手順」
1. モニターを目線の高さに設定。
2. 椅子は背もたれ付き、肘が90度になる位置にキーボードを配置。
3. 1時間ごとに肩を回し(10回)、姿勢をリセット。
「ポイント」
長時間の座位を避け、定期的な休憩を。
「医学的根拠」
エルゴノミクスは、肩の痛みと神経筋負担を軽減する
(Kim et al., *Journal of Physical Therapy Science*, 2018)。
(5)生活習慣の調整:脳と体のバランスを整える
生活習慣の改善は、脳の信頼問題と肩の痛みを長期的に軽減します。
「生活習慣の最適化」
①睡眠の質の向上
「目的」
脳の神経処理を最適化し、運動制御を改善。
「方法」
1. 寝室を暗く静かに保ち、7~8時間の睡眠を確保。
2. 肩を圧迫しない横寝(左側臥位が右肩痛に有効)を意識。
「ポイント」
カフェインは夕方以降控える。
「医学的根拠」
睡眠不足は前頭葉の機能を低下させ、痛みを増幅する
(Lin et al., *Pain Medicine*, 2018)。
②ストレス管理
「目的」
脳の脅威認識を軽減し、筋肉の過緊張を防ぐ。
「方法」
1. 5分の深呼吸(4秒吸う、6秒吐く)を1日2回。
2. 瞑想やヨガを週2~3回取り入れる。
「ポイント」
リラックス状態で脳の運動制御を強化。
「医学的根拠」
ストレス軽減は、神経筋の過興奮を抑え、痛みを軽減する
(Moseley & Butler, *The Journal of Pain*, 2015)。
4. 肩の痛みが起こった時の即時対処法**
肩の痛みが急に悪化した際の対処法も重要です。神経系と組織の両方にアプローチします。
「即時対処法」
①即時ストレッチ
「方法」
1. 痛む肩をゆっくり後ろに引き、反対の手で肘を軽く押さえる(30秒)。
2. 痛みが出ない範囲で、2~3回繰り返す。
「ポイント」
急激な動きは避け、滑らかに。
「医学的根拠」
軽いストレッチは筋肉の緊張を和らげ、痛みを軽減する
(Page et al., *Journal of Orthopaedic & Sports Physical Therapy*, 2010)。
②温熱療法
「方法」
1. 温かいタオル(40℃)を肩に5~10分当てる。
2. 血流が改善するまで、ゆっくり肩を動かす。
「ポイント」
冷やす場合は、急性炎症がある場合のみ。
「医学的根拠」
温熱療法は血流を改善し、筋肉の緊張を軽減する
(Hsu et al., *Physical Therapy in Sport*, 2015)。
③視覚系リセット
「方法」
1. 目を閉じ、5秒間リラックス。
2. 右肩痛の場合、右方向に視線をゆっくり動かし(5回)、深呼吸。
「ポイント」
脳の興奮を抑えるイメージで。
「医学的根拠」
視覚系の調整は、神経筋の過剰反応を抑制する
(Bialosky et al., *Physical Therapy*, 2018)。
5. セルフケアのスケジュールと頻度
効果的な肩の痛み改善には、継続性とバランスが重要です。
以下は1日のモデルプランを立ててみました。
**朝(5~10分)
- 大胸筋ストレッチ:左右各30秒×2セット。
- サッケードトレーニング:1分×2セット。
- 肩甲骨モビリティドリル:10回×2セット。
**昼(5分)
- アイソメトリック肩甲骨押し込み:10回×2セット。
- 視線連動の肩甲骨ドリル:10回×1セット。
**夜(10~15分)**
- フォームローラー:2~3分。
- 姿勢矯正(肩甲骨リトラクション):10回×2セット。
- 深呼吸または瞑想:5分。
「頻度」
- 痛みがない場合:毎日1~2回、4~6週間継続。
- 痛みがある場合:1日1回、軽い強度から始め、2週間後に頻度を増やす。
- メンテナンス:週3~4回、長期継続。
「医学的根拠」
- 継続的な運動療法は、肩の痛みと可動域を30~40%改善する
(Page et al., *Journal of Orthopaedic & Sports Physical Therapy*, 2010)。
- 視覚系トレーニングは、運動制御の改善に有効
(Gandevia & Burke, *Physical Therapy*, 2010)。
6. 注意点と専門家の関与**
セルフケアは効果的ですが、以下の点に注意が必要です。
①痛みの持続
2週間以上続く痛みや腫れ、熱感がある場合は、整形外科医や理学療法士に相談。
②正確なフォーム
誤った動きは症状を悪化させるので、鏡や動画で確認が必要です。
③個別対応
神経系の異常(例:糖尿病、パーキンソン病)がある場合は、専門家の指導がオススメです。
「医学的根拠」
個別化された運動療法は、肩の痛みの根本的改善に有効
(Cools et al., *British Journal of Sports Medicine*, 2014)。
日本理学療法士協会は、個別アプローチを推奨(https://www.japanpt.or.jp/about_pt/therapy/tools/handbook/)。
7. まとめ
肩の痛みがなかなか改善しない…そんな悩みを抱える方に、
脳と神経科学を活用した画期的なセルフケアを紹介しました。
今回の事例から「脳の信頼問題」が肩の痛みの原因の一つであることを解説し、
視覚系トレーニング(サッケード)、肩甲骨エクササイズ、筋膜リリース、
姿勢矯正を組み合わせたプログラムを提供しました。
これを毎日10分続けるだけで、肩の動きが楽になり、痛みが消える可能性が!
当院では、「脳」をターゲットにした運動療法を個別プログラムにて提供しています。
ご興味のある方は、お問合せくださいね(๑•̀ㅂ•́)و✧
それではまた、次回のコラムでお会いしましょう(*^^*)
**参考文献**:
- Moseley & Butler, *The Journal of Pain*, 2015.
- Bigelow & Agrawal, *Journal of Vestibular Research*, 2015.
- Ludewig & Reynolds, *Journal of Orthopaedic & Sports Physical Therapy*, 2009.
- Gandevia & Burke, *Physical Therapy*, 2010.
- Bialosky et al., *Physical Therapy*, 2018.
- Borstad & Ludewig, *Journal of Orthopaedic & Sports Physical Therapy*, 2005.
- Kibler et al., *Journal of Shoulder and Elbow Surgery*, 2013.
- Hsu et al., *Physical Therapy in Sport*, 2015.
- Wilke et al., *Journal of Bodywork and Movement Therapies*, 2016.
- Stecco et al., *Journal of Bodywork and Movement Therapies*, 2016.
- Singla & Veqar, *Journal of Bodywork and Movement Therapies*, 2017.
- Kim et al., *Journal of Physical Therapy Science*, 2018.
- Lin et al., *Pain Medicine*, 2018.
- Page et al., *Journal of Orthopaedic & Sports Physical Therapy*, 2010.
- Cools et al., *British Journal of Sports Medicine*, 2014.