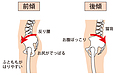
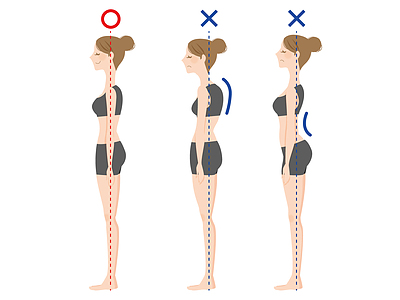
反り腰を改善する「オススメエクササイズ」
こんにちは、GENRYUです(^^)
今回は、お悩みの方も多い「反り腰」をテーマにあげていきます。
「反り腰」を正しく理解しようとした場合、ただ「腰が反っている」という単純なものではなく、
そもそもなぜ、「腰が反ってしまったのか?」を理解することがとても大切です。
そしてこの「反り腰」を正しく理解する上で重要なキーワードがあります。
それが「下位交差症候群」(Lower crossed syndrome:LCS)を理解することが重要です。
今回は、「この下位交差症候群」について深ぼっていきたいと思います。
「下位交差症候群」とは
下位交差症候群(以下LCS)を理解するためには、まずその発生機序から整理していく必要があります。
これを医学的知見に基づき、さらに詳細に解説します。
1. 筋肉の機能解剖学的役割の再確認
LCSの発生機序を理解するためには、関与する筋肉の機能解剖学的な役割を
再確認することが重要です。
①抑制・弱化しやすい筋肉群
* 腹筋群(特に腹横筋、腹直筋下部)
腹横筋:
最も深層にある腹筋で、コルセットのように体幹を安定させる役割を持ちます。
腹横筋が弱化すると、腹腔内圧が低下し、腰椎の安定性が失われます。
腹直筋下部:
腹直筋の上部と比較して、下部は骨盤の後傾(骨盤を後ろに傾ける)に強く関与します。
下部が弱化すると、骨盤の前傾を抑制できなくなります。
大殿筋:
股関節の伸展(脚を後ろに蹴り出す)、外旋(つま先を外に向ける)に働く大きな筋肉です。
骨盤を後傾させる作用もあり、弱化すると骨盤前傾を助長します。
中殿筋:
股関節の外転(脚を横に開く)に働く筋肉で、歩行時に骨盤を安定させる重要な役割を担います。
弱化すると、歩行時の骨盤の動揺(Trendelenburg徴候)や、立位での骨盤の不安定性を
引き起こします。
②短縮・過緊張しやすい筋肉群
* 腸腰筋(大腰筋、腸骨筋)
大腰筋:
腰椎から大腿骨(太ももの骨)に付着し、股関節の屈曲(脚を前に上げる)と
腰椎の前弯を強める作用があります。
腸骨筋:腸骨(骨盤の大きな骨)から大腿骨に付着し、股関節の屈曲に働きます。
これらの筋肉が短縮・過緊張すると、骨盤を前方に引っ張り、前傾を強めます。
* 腰部脊柱起立筋
脊柱を伸展(後ろに反らす)させる筋肉群です。腰椎の過前弯を助長し、腰痛の原因となります。
* 大腿直筋
大腿四頭筋(太ももの前の筋肉)の一つで、股関節の屈曲と膝関節の伸展(膝を伸ばす)に
働きます。短縮すると、骨盤を前方に引っ張り、前傾を助長します。
* ハムストリングス(一部):
大腿二頭筋短頭以外のハムストリングス(大腿二頭筋長頭、半腱様筋、半膜様筋)は、
股関節の伸展と膝関節の屈曲に働きます。LCSでは、これらの筋肉は短縮しているように見えますが、
実際には、骨盤の前傾と腰椎の過前弯によって、坐骨(骨盤の下部にある骨)が上方に移動し、
ハムストリングスが相対的に短縮した状態になっていることが多いです。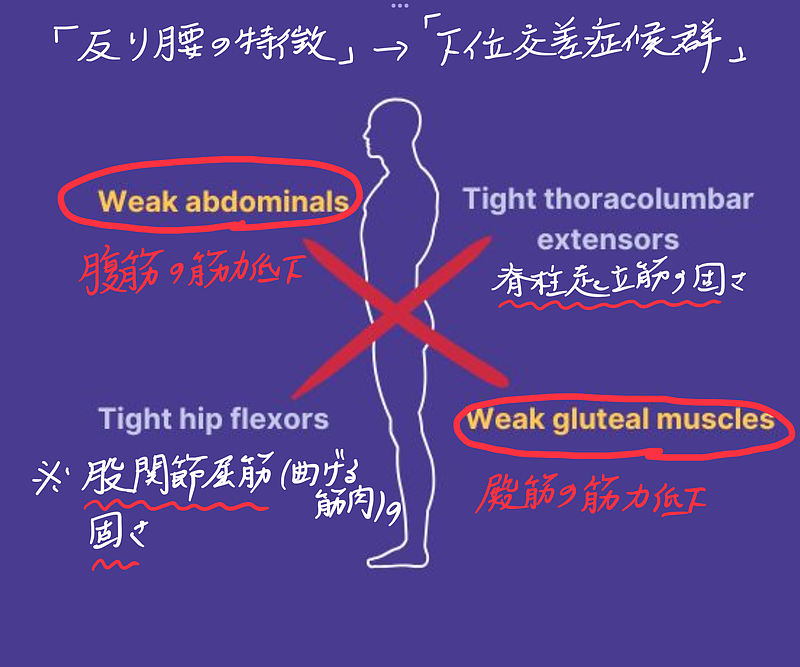
2. 神経筋制御の異常:詳細メカニズム
LCSの発生には、筋肉のアンバランスだけでなく、神経系の機能異常が深く関与しています。
①相反抑制の亢進
通常、主動作筋(例えば、腸腰筋)が収縮すると、その拮抗筋(例えば、大殿筋)は弛緩します。
これは、脊髄レベルでの神経回路(相反抑制)によるものです。
LCSでは、腸腰筋などの過緊張が持続することで、相反抑制が過剰に働き、
大殿筋や腹筋群の活動が慢性的に抑制されてしまいます。
②協同筋優位の変化
本来、股関節の伸展は、大殿筋が主動作筋として働きます。
しかし、LCSでは、大殿筋の弱化により、ハムストリングスや腰部脊柱起立筋が
代償的に過剰に働くようになります(協同筋優位)。
この協同筋優位の変化は、運動パターンを変化させ、さらなる筋肉のアンバランスを助長します。
③固有受容感覚の変化
筋肉や関節には、位置や動きを感知するセンサー(固有受容器)が存在します。
LCSでは、筋肉の短縮や過緊張により、固有受容器からの情報が変化し、
脳が身体の位置や動きを正確に把握できなくなります。
この固有受容感覚の変化は、運動制御の異常を招き、誤った運動パターンを定着させる
可能性があります。
④中枢性感作の関与
慢性的な痛みや機能障害は、中枢神経系(脳や脊髄)の感受性を高め、痛みを増幅させたり、
過剰な筋緊張を引き起こしたりすることがあります(中枢性感作)。
LCSにおいても、腰痛や股関節痛などの慢性的な痛みが、中枢性感作を引き起こし、
症状を悪化させている可能性があります。
なぜ下位交差症候群が起こるのか?:根本原因と悪循環
LCSの発生機序は、単一の原因ではなく、複数の要因が複雑に絡み合った結果として生じる「多因子性の機能障害」です。その根本には、以下の2つの主要な問題があります。
1. 現代の生活様式と運動不足
* 長時間の座位姿勢
長時間座っていると、股関節屈筋群(特に腸腰筋)が短縮した状態が続き、
これが恒常化します。同時に、腹筋群や殿筋群は使われなくなり、弱化していきます。
* 運動不足
全身的な運動不足は、体幹を含む全身の筋力低下を招きます。
特に、抗重力筋(姿勢を維持する筋肉)の弱化は、骨盤や脊柱のアライメントを崩し、
LCSを助長します。
* 偏った運動
特定のスポーツや運動のみを行う場合、一部の筋肉ばかりが使われ、
他の筋肉が使われないことで、筋肉のアンバランスが生じやすくなります。
2. 神経筋制御システムの破綻
* 相反抑制の機能不全
通常、主動作筋が収縮すると、拮抗筋は弛緩します(相反抑制)。
しかし、LCSでは、短縮した筋肉(例えば腸腰筋)からの過剰な入力により、
拮抗筋(例えば大殿筋)の抑制が過剰になり、弱化が進行します。
* 協同筋優位の異常
弱化した筋肉(例えば大殿筋)の機能を補うために、他の筋肉(例えばハムストリングスや
腰部脊柱起立筋)が過剰に働くようになります(協同筋優位)。
これにより、本来とは異なる運動パターンが定着し、さらなるアンバランスを招きます。
* 固有受容感覚の低下
筋肉や関節には、位置や動きを感知するセンサー(固有受容器)があります。
LCSでは、筋肉の短縮や過緊張、関節の位置異常により、固有受容器からの情報が変化し、
脳が身体の状態を正確に把握できなくなります。
* 中枢性感作
慢性的な痛みや機能障害は、中枢神経系(脳や脊髄)の感受性を高め、痛みを増幅させたり、
過剰な筋緊張を引き起こしたりします(中枢性感作)。
LCSでは、腰痛や股関節痛などが中枢性感作を引き起こし、悪循環を形成する可能性があります。
3. 発生機序のまとめ:悪循環
これらの要因が、以下のような悪循環を引き起こします。
[初期要因]
長時間の座位姿勢、運動不足、偏った運動、
妊娠、肥満、ストレスなど
↓
[筋肉のアンバランス]
腸腰筋、腰部脊柱起立筋、大腿直筋などの短縮・過緊張
腹筋群、大殿筋、中殿筋などの弱化・抑制
↓
[神経筋制御の異常]
相反抑制の亢進、協同筋優位の変化、
固有受容感覚の低下、中枢性感作
↓
[姿勢の変化]
骨盤の前傾、腰椎の過前弯、股関節の屈曲、
膝関節の過伸展(反張膝)
↓
[症状の出現]
腰痛、股関節痛、膝関節痛、姿勢の悪化、
歩行障害、下肢のしびれや痛み
↓
[さらなる悪化]
症状による活動制限、誤った運動パターンの継続
↓
↑__________________________________________↑
(悪循環)
LCSの発生機序は、以下のような悪循環としてまとめられます。
① 初期要因
長時間の座位姿勢、運動不足、誤った運動パターン、妊娠、肥満などの要因により、
腸腰筋などの短縮・過緊張、腹筋群や大殿筋などの弱化が起こる。
② 神経筋制御の異常
相反抑制の亢進、協同筋優位の変化、固有受容感覚の変化、中枢性感作などにより、
筋肉のアンバランスがさらに助長される。
③ 姿勢の変化
骨盤の前傾、腰椎の過前弯、股関節の屈曲、膝関節の過伸展などの姿勢変化が生じる。
④ 症状の出現
腰痛、股関節痛、膝関節痛、姿勢の悪化、歩行障害、下肢のしびれや痛みなどの症状が出現する。
⑤悪循環の継続
症状が出現することで、さらに運動不足になったり、誤った運動パターンを続けたりすることで、
筋肉のアンバランスや神経筋制御の異常が悪化し、悪循環が継続する。
リスクファクター
LCSのリスクファクターは、大きく「修正可能なもの」と「修正不可能なもの」に分けられ、
それぞれが複雑に絡み合ってLCSの発症や悪化に関与しています。
1.修正可能なリスクファクター
これらの要因は、生活習慣の改善や適切な介入によって、LCSのリスクを低減できる
可能性があります。
①長時間の座位姿勢
デスクワーク、長時間の運転、テレビ視聴など、長時間座ったままの姿勢は、
股関節屈筋群(特に腸腰筋)を短縮させ、硬くします。
同時に、腹筋群や殿筋群は使われないため弱化し、骨盤の前傾と腰椎の過前弯(反り腰)を
引き起こします。
これが習慣化すると、LCSの典型的な姿勢パターンが固定化されてしまいます。
②運動不足
全身的な運動不足は、体幹を含む全身の筋力低下を招きます。
特に、抗重力筋(姿勢を維持する筋肉)である腹筋群、殿筋群、脊柱起立筋などの弱化は、
骨盤や脊柱のアライメントを崩し、LCSを助長します。
運動不足は、筋肉の柔軟性低下や血行不良も引き起こし、LCSの悪循環を加速させます。
③偏った運動
特定のスポーツや運動のみを繰り返し行うと、一部の筋肉ばかりが過剰に使われ、
他の筋肉が使われない状態になります。
例えば、ランニングばかりしていると、股関節屈筋群やハムストリングスは強化されますが、
腹筋群や殿筋群は相対的に弱化しやすくなります。
このような筋肉のアンバランスは、LCSの発症リスクを高めます。
④不適切な靴
ハイヒールや、つま先が細く窮屈な靴は、足部のアライメントを崩し、重心を前方に移動させます。
これにより、腰椎は過度に前弯し、LCSの姿勢パターンを助長します。
また、クッション性の低い靴は、歩行時の衝撃を吸収できず、腰椎や骨盤への負担を増加させます。
⑤肥満(特に腹部肥満)
腹部に脂肪が多くつくと、重心が前方に移動し、腰椎は過度に前弯します。
これは、LCSの典型的な姿勢パターンを悪化させるだけでなく、腰椎への負担を増加させ、
腰痛のリスクを高めます。
さらに、肥満は全身の炎症レベルを高め、筋肉や関節の痛みを悪化させる可能性があります。
⑥ストレス
精神的なストレスは、交感神経を優位にし、全身の筋肉を緊張させます。
特に、腰部脊柱起立筋や腸腰筋などの過緊張は、LCSの姿勢パターンを悪化させ、
腰痛や股関節痛を引き起こしやすくします。
ストレスは、呼吸パターンにも影響を与え、浅い胸式呼吸を誘発し、
横隔膜の機能を低下させる可能性があります。
⑦不適切な呼吸パターン
浅い胸式呼吸は、横隔膜の機能を低下させ、腹腔内圧を不安定にします。
横隔膜は、呼吸だけでなく、体幹の安定性にも重要な役割を果たしています。
横隔膜の機能低下は、腰椎の安定性を損ない、LCSを助長する可能性があります。
2. 修正不可能なリスクファクター
これらの要因は、変えることはできませんが、LCSのリスクを高める要因として
認識しておく必要があります。
①加齢
加齢に伴い、椎間板の変性、筋力低下、柔軟性低下などが起こります。
これらは、腰椎の安定性を低下させ、LCSを発症しやすくする要因となります。
②性別
女性は、男性に比べてLCSを発症しやすい傾向があります。
これは、女性の骨盤の形状(男性よりも広く、前傾しやすい)や、
ホルモンの影響(妊娠・出産による骨盤周囲の靭帯の緩みなど)が関係していると考えられています。
③遺伝的要因
骨格の形状、筋肉の付き方、靭帯の柔軟性などは、遺伝的な影響を受けます。
これらの要因が、LCSの発症しやすさに関与している可能性があります。
④既往歴(腰椎疾患など)
腰椎椎間板ヘルニア、脊柱管狭窄症、腰椎すべり症などの腰椎疾患は、
二次的にLCSを引き起こすことがあります。
これらの疾患による痛みや神経症状が、代償的な姿勢や運動パターンを生み出し、
LCSを悪化させる可能性があります。
いかがだったでしょうか?
これを理解していくと、下位交差症候群の全体像が捉えれられたと思います。
次回はこの病態に対して具体的にどのように対策していけば良いかを
解説していこうと思いますので、楽しみにしておいてくださいね(๑•̀ㅁ•́๑)✧
それではまた、次回のコラムでお会いしましょう(*^^*)