薬局業務における時短術――「効率化」と「専門性」を両立するために Time-Saving Strategies in Pharmacy Operations — Balancing “Efficiency” and “Professional Expertise”
富士市・富士宮市で在宅医療に携わっている薬剤師の栗原憲二です。
在宅医療の現場で薬剤師が行う重要な仕事の一つに、患者様のご自宅や施設へお薬をお届けする「配薬」があります。いえ、在宅での薬剤師の仕事の半分以上は「配薬」にあると言っても過言ではありません。
一見すると、これは単に「お薬を届ける仕事」のように見えるかもしれません。
しかし実際には、配薬にはかなり多くの判断が含まれており、複雑さと仕事上の奥深さを持っています。それはなかなか外からは見えないものかもしれません。
以前テレビ番組で、首都圏の昼のお弁当配達の仕事を見たことがあります。お弁当の作成から始まり、配達のルート取り、注文受けまで、とてもシステム化されていることに驚きました。それだけでなく予測を立てたり、リスク管理している様子を見て、「これは在宅医療における薬剤師の配薬に関しても共通している部分が少なくない」と感じました。
どの順番で回るのか。
どの時間帯に伺うのか。
臨時のお薬の配達をどのように組み込むのか。
患者様ごとに、どれくらいの滞在時間を見込むのか。
こうしたことを考えながら一日の動きを組み立てていく必要があります。
今回は、在宅医療の現場における「配薬ルート」について、現場の実感を交えながら整理してみたいと思います。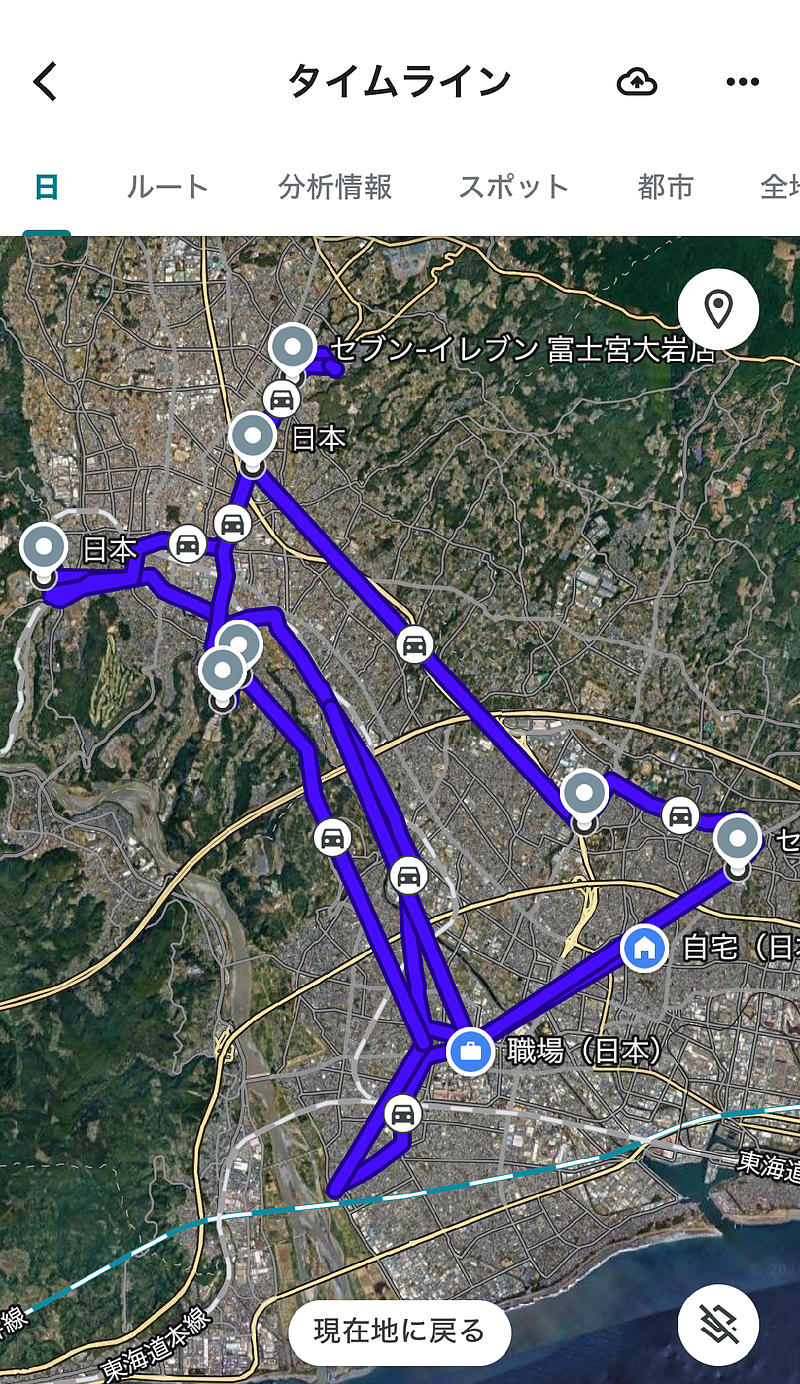
(ある日の私の配薬ルート)
目次
Medication Delivery Routes as the Invisible Blueprint Supporting Home Medical Care
Nighttime Response Requires Time Before Medications Can Be Delivered
Weekday Delivery Combines Scheduled and Urgent Tasks
Route Accuracy Improves with Knowledge of Local Roads
Having a Driver Improves the Quality of Professional Work
Accompanying Staff Support the Social Atmosphere of Visits
Urgent Requests Require Route Reconfiguration
Time Design Differs Between Physicians and Pharmacists
Patient Relationships Tend to Follow Two Patterns
Pharmacists Do More Than Package Medications
For Difficult Relationships, Attention to Detail Builds Trust
Each Patient Requires a Different Amount of Time
Efficiency and Care Are Not Opposites
⸻
配薬ルートは、在宅医療を支える見えない設計図
在宅医療において、配薬ルートはとても重要です。
効率よく回ることができなければ、患者様へのお薬のお届けが遅れてしまうだけでなく、薬剤師自身の記録業務や、薬局内でのほかの業務にも影響が出てきます。
在宅医療では、基本的に薬局から半径16キロメートル以内の個人宅や施設が対象となります。
これは、ただ距離の問題だけではなく、臨時対応が必要になったとき、現実的に駆けつけることができる範囲であるかどうかが重要になります。
交通状況にもよりますが、16キロ圏内であれば、おおむね30分程度で患者様のもとへ向かうことができます。
もちろん、道路の混雑、時間帯、天候、地域特有の道の事情によって変動はあります。
それでも、在宅医療においては、単に「遠くまで対応できる」ということよりも、必要なときに、現実的な時間内で対応できる体制を維持することが大切です。
⸻
夜間対応では、薬が届くまでに時間がかかる
在宅医療では、夜間や休日に臨時のお薬が必要になることがあります。
たとえば、発熱時、疼痛時、感染症が疑われる場合などです。
このようなとき、流れとしてはおおむね次のようになります。
1)医師が患者様を診察し、必要なお薬を判断する。
その後、処方箋が薬局へFAXで送られます。
2)薬局では処方内容を確認し、レセプトコンピューターに入力します。
3)お薬を取り揃え、一包化が必要であれば一包化を行い、監査をして、出発準備を整えます。
この一連の作業だけでも、30分程度は必要になります。
さらに夜間の場合は、担当薬剤師が自宅で待機しているため、薬剤師がいったん薬局へ向かい、店舗を開け、パソコンを立ち上げ、処方内容を確認し、調剤を行うことになります。
そのため薬剤師が店舗に到着するまでに30分から1時間ほどかかることになります。
そこから調剤、監査、出発、移動となるため、患者様のご自宅へお薬を届けるまでには、平均して1時間半から2時間程度かかる計算になります。
夜間対応は「電話を受けたらすぐ薬が届く」という単純なものではありません。
その背景には、処方確認、入力、調剤、監査、移動という安全のための手順があるからです。
調剤薬局に来られた患者様は、調剤室内で何がされているのか、疑問に思われることも多いと思います。「なんでこんなに時間がかかるのか?待たされるのか?」。でも、お薬の正確な取り揃えと、お薬をお渡しする上での注意義務というものが、やはりあるのです。
かように薬剤師の訪問には、相応の時間が必要なため、発熱時や疼痛時など、ある程度起こり得る症状については、患者様の状態を考慮したうえで、あらかじめ屯用薬としてお渡ししておくこととなります。
これは、夜間対応を減らすためだけではありません。
患者様が苦しい時間を少しでも短くするための備えであるのです。
⸻
平日の配薬は「定期」と「臨時」の組み合わせで動く
平日の在宅業務では、基本的に二週間に一度の定期往診に合わせた配薬があります。
定期往診に基づく処方は、比較的ルートを作りやすいものです。
あらかじめ、どの患者様に、いつ頃お薬が必要になるかを把握しやすいからです。
一方で、在宅医療では臨時の往診もあります。
急な発熱、痛み、状態変化、薬の追加、薬の中止。
こうした変化が起きると、予定していた配薬ルートに臨時のお薬を組み込む必要が出てきます。
さらに、新規の患者様への対応もあります。
新規の在宅導入では、単にお薬を届けるだけではありません。
契約書の交付、サービス内容の説明、介護保険や医療保険での関わり方の説明、今後の連絡方法の確認などが必要になります。そのため、新規患者様の場合は、最低でも30分程度は見込んでおく必要があります。
定期配薬はルート化しやすい。
臨時配薬はルートを揺さぶる。
新規対応は時間を大きく必要とする。
これらの要件を考慮しつつ、その日の訪問の計画を立てていくことになります。
⸻
配薬ルートは道路事情を知るほど精度が上がる
配薬ルートの作り方は、その地域の道路事情に大きく左右されます。
富士市・富士宮市では、中央を貫く西富士道路の県道414号線、そして岩本山道をどのように活用するか?がポイントになります。それらの幹線道路を使えば早い場合もあれば、時間帯によっては裏道を使った方がスムーズな場合もあります。
在宅で毎日回っていると、自然と道に詳しくなっていきます。
まるでタクシー運転手のように、信号の少ない道、混みにくい道、患者様の家の前で停車しやすい場所などを覚えていくことになります。
これは単なる運転技術ではありません。
患者様に安全かつ適切な時間にお薬を届けるための、現場知の蓄積です。
地図アプリは非常に便利ですが、実際の現場では、地図上の最短距離が必ずしも最適ルートとは限りません。
道幅、駐車のしやすさ、時間帯による混雑、施設の出入りのしやすさ。
そうした要素を含めて、ルートを考える必要があるのです。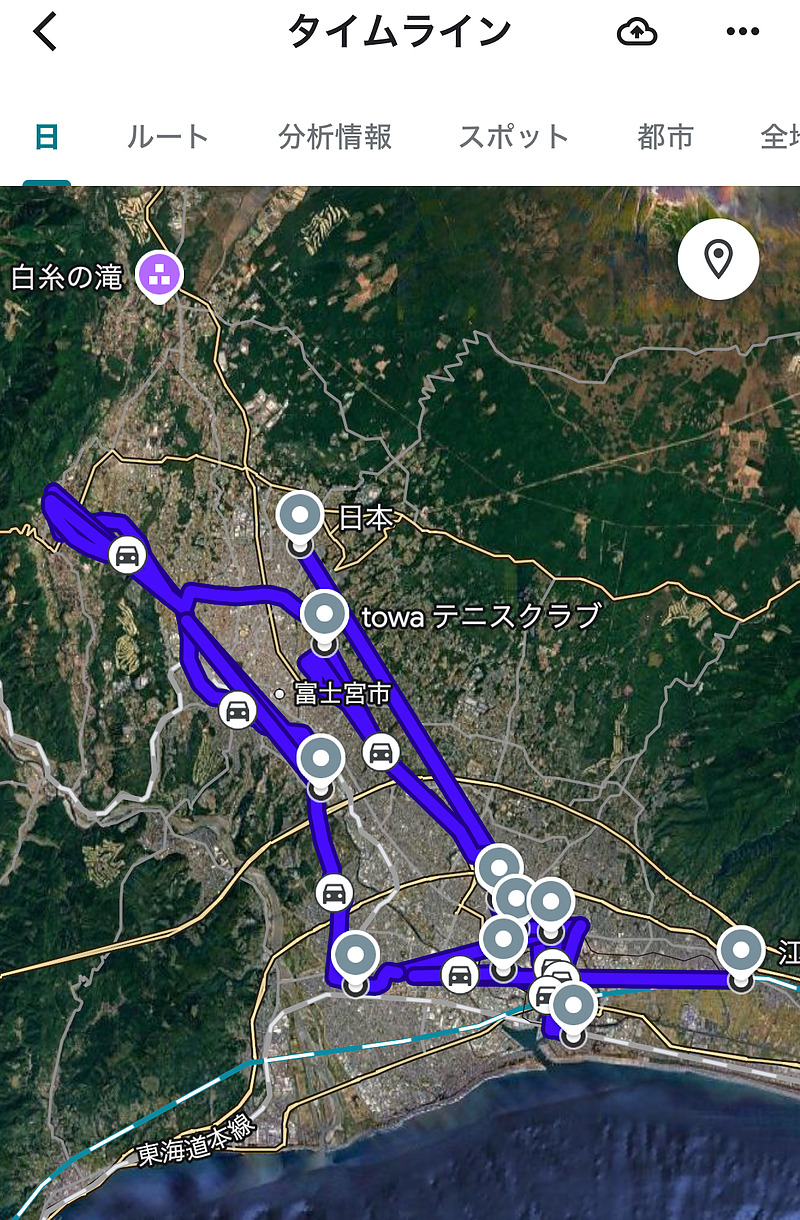
⸻
配薬には、できれば運転手がいた方がよい
配薬の現場では、できれば薬剤師とは別に運転を担当するスタッフがいた方がよいと感じます。
なぜなら、薬剤師が運転をしている間は、薬歴の確認や報告書の作成ができないからです。
訪問と訪問の間の移動時間は、本来であれば非常に貴重な時間です。
モバイル端末で薬歴を確認したり、前回の訪問内容を見直したり、訪問後すぐに報告書を作成したりすることができます。
しかし薬剤師自身が運転している場合、その時間は運転に集中しなければなりません。
結果として、薬歴記録や報告書作成が店舗に戻ってからになってしまいます。
ところが店舗に戻れば、店舗には店舗内の業務があります。処方箋対応、監査、電話対応、スタッフとの確認、次の配薬準備。そうした業務が重なると、訪問後の記録が後回しになってしまうことがあります。薬剤師あるあるですが、薬歴記載が後回しになることで記録が簡略化されてしまって、重要な申し送り事項が見失われてしまうことになるわけです。
記録は、時間が経つほど鮮度が落ちます。
患者様の言葉、表情、声の調子、服薬状況の細かな変化。そうした情報は、できるだけ早く記録した方が正確です。
その意味でも、運転を担うスタッフがいることは、単に移動を楽にするという話ではなく、薬剤師の専門業務の質を支える大切な要素だと感じます。
⸻
同行スタッフは、訪問時の社会性を支える
配薬にスタッフが同行することには、もう一つ大きな意味があります。
それは、訪問時のコミュニケーションに社会性を持たせるということです。
患者様のご自宅は、患者様にとって最も私的な空間です。そこへ医療者が入っていくことには、常に配慮が必要です。
薬剤師が一人で訪問する場合、患者様との関係性によっては、距離感が難しくなることもあります。
もちろん、一対一だからこそ深い話ができる場合もあります。
しかし一方で、スタッフが同行していることで、会話に一定の社会性が保たれ、かえって自然な関係性を築きやすくなることもあります。
在宅医療では、専門性だけでなく、場の空気を整える力も求められます。
患者様が安心して話せる雰囲気。ご家族が質問しやすい空気。薬剤師が必要な確認をしやすい関係性。
そうしたものは、訪問のたびに少しずつ形づくられていきます。
⸻
臨時対応が入ると、ルートは組み直しになる
どれだけ丁寧に配薬ルートを作っても、臨時対応が入れば、予定は変わります。
在宅医療では、予定通りにいかないことも日常です。
急な処方追加。患者様の状態変化。医師からの臨時処方。施設からの相談。
こうしたことが入ると、その日のルートを組み直す必要が出てきます。このとき、訪問時間があまりにも固定されていると、調整が難しくなります。
ここで参考になるのが、宅急便の考え方です。
宅急便には「時間指定」のイメージがありますが、実際には多くの場合、2時間程度の幅があります。
たとえば、10時から12時、12時から14時といった時間帯です。この2時間の幅があることで、その中で配達ルートを調整することができます。宅配便が敢えて2時間の幅を持たせて配達しているということにはそれなりの知恵があると感じます。
在宅の配薬でも、同じようなルート取りが有効だと感じます。
「何時ぴったり」ではなく、「この時間帯の中で伺う」という形にできれば、臨時対応を組み込みやすくなります。
この点は、私も出来るだけ患者様にご理解とご協力をいただけるようにお願いしているところです。
⸻
訪問診療と薬剤師の配薬は、時間設計が異なる
医師による訪問診療は、比較的時間指定がしやすい側面があります。
事前に訪問看護師などが患者様の状態を確認している場合もあり、診療にどの程度の時間が必要かをある程度見込みやすいことがあるためです。
一方で、薬剤師の配薬は少し性質が異なります。
薬剤師の場合、定期のお薬だけでなく、臨時のお薬のお届けが発生します。
また、訪問してみて初めて分かることも少なくあません。
お薬の管理方法について検討が必要そうだ・・。患者様が新たな副作用らしき症状を訴える。ご家族から、服薬管理に関する相談が出る。
患者様のご自宅に伺うと、予定していた以上に時間が必要になることがあるものです。
たとえば、屯用薬が多く残っている場合です。
痛み止め、解熱剤、吐き気止め、便秘薬、眠剤など、必要時に使うお薬は、患者様によって使い方が大きく異なります。
「思ったより使っていない」という場合もあれば、「想定以上に使っている」という場合もあります。
どちらの場合も、残薬確認や使用状況の聞き取りが必要になります。
また、患者様の状態が変化している場合、聴取に時間がかかることがあります。
食事量が落ちている。眠れていない。痛みが強くなっている。ふらつきがある。便通が乱れている。
こうした変化は、薬の効果や副作用と関係していることがあります。
そのため、薬剤師としては丁寧に確認する必要があります。
さらに、患者様の心の本音が予期せず出てくることもあります。
「本当はこの薬、飲みたくないんです」
「飲んだ後に少し気になる症状があります」
「先生には言っていないのですが……」
このような言葉が出てきたとき、ただ時間がないからといって流すことはできません。
そこには、服薬継続に関わる大切な情報が含まれていることがあるからです。
在宅訪問には、外から見えにくい課題が多く隠れています。
だからこそ、配薬ルートを考えるときには、単純な移動時間だけでなく、患者様ごとの滞在時間も考慮する必要があります。
⸻
こうしたことがあるため、薬剤師の配薬では、訪問診療のような厳密な時間指定よりも、ある程度幅を持たせた時間設計の方が現実的です。
薬剤師の配薬は、医療でありながら、物流的考え方からの柔軟性も必要とする仕事であると感じます。
⸻
患者様宅では、予定以上に時間が必要になることがある
患者様のご自宅に伺うと、予定していた以上に時間が必要になることがあります。
たとえば、屯用薬が多く残っている場合です。
痛み止め、解熱剤、吐き気止め、便秘薬、眠剤など、必要時に使うお薬は、患者様によって使い方が大きく異なります。
「思ったより使っていない」という場合もあれば、「想定以上に使っている」という場合もあります。
どちらの場合も、残薬確認や使用状況の聞き取りが必要になります。
また、患者様の状態が変化している場合、聴取に時間がかかることがあります。
食事量が落ちている。
眠れていない。
痛みが強くなっている。
ふらつきがある。
便通が乱れている。
こうした変化は、薬の効果や副作用と関係していることがあります。
そのため、薬剤師としては丁寧に確認する必要があります。
さらに、患者様の心の本音が予期せず出てくることもあります。
「本当はこの薬、飲みたくないんです」
「飲んだ後に少し気になる症状があります」
「先生には言っていないのですが……」
このような言葉が出てきたとき、ただ時間がないからといって流すことはできません。
そこには、服薬継続に関わる大切な情報が含まれていることがあります。
在宅訪問には、外から見えにくい課題が多く隠れています。
だからこそ、配薬ルートを考えるときには、単純な移動時間だけでなく、患者様ごとの滞在時間も考慮する必要があります。
⸻
患者様との関係性には二つの傾向がある
在宅医療で患者様と関わっていると、大きく二つの傾向があるように感じます。
一つは、関わる時間や回数が増えることで、少しずつ信頼関係が深まっていく患者様です。
この場合、訪問を重ねるごとに、患者様が自分の状態を話してくださるようになります。
薬に対する不安、生活上の困りごと、医師に伝えきれていないこと。
そうした情報を聞き取ることができれば、薬剤師としてより良い服薬指導や管理につなげることができます。
もう一つは、何度訪問しても、なかなか関係性が深まりにくい患者様です。
この場合、患者様やご家族が主体的にお薬を管理しており、薬剤師の関与をあまり必要としていないように見えることがあります。
もちろん、主体的に管理できていること自体は良いことです。ただし、薬剤師の【職能】というものがなんなのかが、十分に伝わっていない場合もあります。
「薬局は薬を処方通りに窓口で渡すだけの所」「薬剤師は薬を袋に詰める人」
そうしたイメージが残っている場合、在宅で薬剤師が関わる意味が伝わりにくいことがあると実感しています。
⸻
薬剤師の仕事は、袋詰めだけではない
実際のところ、かつて薬剤師の仕事は「お薬を袋に詰める仕事」と見られていたような時代もありました。ひたすらにお薬を袋詰めして、錠剤を乳鉢で粉砕し続ける・・。
しかし現在の薬剤師には、より広い専門性が求められています。
お薬の併用による副作用の確認。アレルギー歴の確認。服用後のフォロー。機能や肝機能に応じた薬の使われ方。薬が体に入ってから、どのように吸収され、分布し、代謝され、排泄されるのかという薬物動態の理解。
こうした知識をもとに、患者様の生活と治療を支えることが薬剤師の役割です。薬学部が六年制となった背景にも、薬剤師がより臨床的な役割を担うことへの期待があります。
しかし、患者様の中には、昔ながらの薬剤師像をお持ちの方もおられます。
特に五十代以上の方には、薬剤師に対するイメージがある程度固定されている場合が多いと感じます。
そのような患者様に対しては、突然専門用語を並べるのではなく、必要な場面で少しずつ専門性を示していくことが大切なのかもしれません。つまり何か意外性のある関わり方と言いますか・・。患者様をハッとさせるようなことです。何か小手先のような感じもすると思いますが、とても大切なことだと思います。
薬剤師は、薬を届ける人である前に、薬が体に入った後まで見守る専門職です。
このことを、日々の関わりの中で少しずつ伝えていく必要があると実感しています。
⸻
信頼の積み重ねが難しい患者様ほど、細部が大切になる
信頼関係を築きにくい患者様に対して、何ができるのか。
これは在宅医療の現場で、しばしば考えさせられるテーマです。
そのような場合、まず大切なのは、とにかく細かいことに丁寧に気を配ることだと思います。
お薬の錠数をきちんと確認する。残薬の数を丁寧に見る。薬のメーカーが変更になった場合には、そのことを細かく伝える。薬の色や形が変わった理由を説明する。飲み方が変わった場合には、どこが変わったのかを明確に伝える。
こうした一つひとつは、小さなことに見えるかもしれません。
しかし患者様にとっては、大切な安心材料になります。
在宅であっても、患者様の中には「薬局の窓口が自宅に来ただけ」と受け止めている方もおられるかもしれません。
それはそれとして、薬剤師は患者様の必要に応えていくしかありません。
信頼は、日々の対応の中で少しずつ積み重ねられていくものだと信じています。
その積み重ねが、やがて服薬指導の質の向上にもつながっていくのだと思います。
⸻
患者様ごとに、必要なコミュニケーション時間は違う
配薬ルートを考えるうえで難しいのは、患者様ごとに必要な時間が違うことです。
お薬をお渡しして、服薬状況を確認すればすぐに終わる患者様もおられます。
一方で、毎回じっくり話を聞く必要がある患者様もおられます。
ご家族との確認が必要な場合もあります。施設スタッフとの情報共有が必要な場合もあります。認知機能の低下がある場合には、服薬管理の仕組みそのものを確認する必要があります。独居の患者様であれば、薬だけでなく生活全体の変化にも気を配る必要があります。
つまり、配薬ルートとは、地図上の線だけではありません。
患者様一人ひとりの状態、関係性、生活背景を織り込んだ時間設計でもあります。
この見極めができなければ、効率だけを優先したルートになってしまいます。
反対に、すべての患者様に同じように長い時間をかけていれば、全体の業務が回らなくなります。
大切なのは、患者様ごとに必要な関わり方を見極めることです。
⸻
効率と丁寧さは対立するものではない
配薬ルートを考えるとき、「効率」と「丁寧さ」は対立するように見えることがあります。
効率を重視すれば、患者様との会話が短くなる。丁寧に関われば、時間がかかる。確かに、そうした側面はあります。
しかし私は、効率と丁寧さは必ずしも対立するものではないと考えています。
むしろ、よく考えられた配薬ルートがあるからこそ、必要な患者様に必要な時間を使うことができます。
移動に無駄が多ければ、患者様と向き合う時間は削られてしまいます。予定が詰まりすぎていれば、患者様の大切な訴えを聞き逃してしまうかもしれません。
一方で、ルートに余白があれば、予期せぬ相談にも対応しやすくなります。
効率化の目的は、患者様との関わりを削ることではありません。本当に必要なところに、時間と注意を向けるためです。
ここを間違えないことが大切だと感じています。
⸻
配薬ルートには、薬剤師の価値観が表れる
配薬ルートというものは、単なる移動順を意味するものではありません。在宅医療に携わる1人として、配薬ルートを構築していくということは、そのこと自体が患者様の服薬管理そのものだと感じます。有限な人材と時間を、いかに活用して患者利益へと結びつけていくのか。配薬ルートを作るとはそういうことだからです。
また、そこには薬剤師として何を大切にしているかが表れます。
急ぎのお薬を優先するのか。時間指定のある患者様を先に回るのか。長く話を聞く必要がある患者様への訪問を、どの時間帯に入れるのか。新規患者様に十分な説明時間を確保するのか。臨時対応を見越して、あえて予定を詰め込みすぎないためのルートはどれか?
こうした判断の一つひとつに、在宅医療をうまく回すための知恵が必要です。
配薬ルートは、目に見える成果として評価されにくい仕事です。
しかし、その設計がうまくいっているかどうかで、患者様の安心感も、薬剤師の記録の質も、薬局全体の業務の流れも変わります。
配薬ルートとは、在宅医療を静かに支える“見えない設計図”なのです。
⸻
まとめ:配薬とは、薬を届けるだけの仕事ではない
在宅医療における配薬は、単にお薬を患者様のご自宅へ届ける仕事ではありません。
そこには、さまざまな判断の積み重ねがあります。時間の設計があります。臨時対応への柔軟性を作り出すことが求められます。患者様ごとの関係性の見極めがあります。薬剤師としての専門性を、どのように伝えていくかという課題もあります。
効率よく回ることは大切です。しかし効率だけでは、在宅医療は成り立ちません。患者様の生活の中に入っていく以上、そこには丁寧さ、配慮、信頼の積み重ねが必要になります。
配薬ルートを考えることは、患者様の生活と薬剤師の専門性をどのようにつなぐかを考えることでもあります。
これからも、日々の現場の中で、よりよい配薬のあり方を考え続けていきたいと思います。
ーーーーー
“Examining the Medication Delivery Route”
— The “Invisible Blueprint” That Supports Home Medical Care —
I am Kenji Kurihara, a pharmacist engaged in home medical care in Fuji City and Fujinomiya City.
One of the important responsibilities pharmacists undertake in home medical care is the “delivery of medications” to patients’ homes or residential facilities. In fact, it would not be an exaggeration to say that more than half of a home-care pharmacist’s work lies in this process of delivery.
At first glance, this may appear to be simply “a job of delivering medicines.”
However, in reality, medication delivery involves a significant number of decisions and contains a depth and complexity that is not easily visible from the outside.
I once watched a television program featuring a lunchbox delivery service in the Tokyo metropolitan area. From meal preparation to route planning and order management, everything was highly systematized. What struck me even more was how they incorporated forecasting and risk management. Watching this, I felt that there were many similarities with the way pharmacists handle medication delivery in home medical care.
In what order should visits be made?
At what time should we arrive?
How should urgent medication deliveries be incorporated?
How long should we expect to stay at each patient’s location?
These are the kinds of considerations that must be taken into account when structuring a day’s workflow.
In this article, I would like to organize my thoughts on “medication delivery routes” in home medical care, incorporating practical insights from the field.
目次
Medication Delivery Routes as the Invisible Blueprint Supporting Home Medical Care
Nighttime Response Requires Time Before Medications Can Be Delivered
Weekday Delivery Combines Scheduled and Urgent Tasks
Route Accuracy Improves with Knowledge of Local Roads
Having a Driver Improves the Quality of Professional Work
Accompanying Staff Support the Social Atmosphere of Visits
Urgent Requests Require Route Reconfiguration
Time Design Differs Between Physicians and Pharmacists
Patient Relationships Tend to Follow Two Patterns
Pharmacists Do More Than Package Medications
For Difficult Relationships, Attention to Detail Builds Trust
Each Patient Requires a Different Amount of Time
Efficiency and Care Are Not Opposites
⸻
Medication Delivery Routes as the Invisible Blueprint Supporting Home Medical Care
In home medical care, delivery routes are extremely important.
If routes are not managed efficiently, not only will medication delivery to patients be delayed, but it will also affect pharmacists’ documentation work and other in-pharmacy operations.
Generally, home medical care services cover patients within a radius of approximately 16 kilometers from the pharmacy.
This is not merely a matter of distance. What matters is whether it is realistically possible to respond promptly when urgent situations arise.
Depending on traffic conditions, a 16-kilometer radius typically allows pharmacists to reach patients within about 30 minutes.
Of course, this can vary depending on traffic congestion, time of day, weather, and local road conditions.
Even so, in home medical care, it is more important than simply “being able to cover a wide area” to maintain a system that enables timely and realistic responses when needed.
⸻
Nighttime Response Requires Time Before Medications Can Be Delivered
In home medical care, there are times when medications are needed urgently at night or on holidays.
For example, in cases of fever, pain, or suspected infections.
The general flow in such situations is as follows:
1. The physician examines the patient and determines the necessary medication.
The prescription is then sent to the pharmacy via fax.
2. The pharmacy confirms the prescription and enters it into the receipt computer system.
3. The medications are prepared. If necessary, they are packaged into unit-dose packs, checked through dispensing verification, and prepared for dispatch.
Even this sequence alone typically requires about 30 minutes.
Furthermore, at night, the pharmacist is often on standby at home. This means they must first travel to the pharmacy, open the facility, power up the computer, confirm the prescription, and begin dispensing.
This process alone can take an additional 30 minutes to an hour before the pharmacist even begins preparation.
From there, dispensing, verification, departure, and travel follow, meaning that it generally takes about one and a half to two hours before the medication reaches the patient.
Nighttime response is not as simple as receiving a call and immediately delivering medication.
Behind the scenes are essential processes for safety: prescription verification, data entry, dispensing, inspection, and travel.
Patients who visit a pharmacy often wonder why dispensing takes time. “Why does it take so long?” However, ensuring the accuracy of medication preparation and fulfilling the pharmacist’s duty of care inevitably requires time.
For this reason, for symptoms that are somewhat predictable—such as fever or pain—medications are often provided in advance as PRN (as-needed) prescriptions, taking the patient’s condition into account.
This is not merely to reduce nighttime calls.
It is a preparation to minimize the patient’s suffering as much as possible.
⸻
Weekday Delivery Combines Scheduled and Urgent Tasks
During weekdays, home-care pharmacy work is generally structured around regular deliveries aligned with biweekly physician visits.
These scheduled deliveries are relatively easy to organize into routes because the timing and needs of each patient can be anticipated.
However, home medical care also involves unscheduled visits.
Sudden fever, pain, condition changes, medication additions, or discontinuations—all of these can require urgent responses that disrupt planned routes.
In addition, there are new patients.
For new home-care cases, the task is not limited to delivering medication.
It includes providing contracts, explaining services, clarifying insurance coverage, and confirming future communication methods. For this reason, at least 30 minutes should be allocated for new patients.
Scheduled deliveries are easy to route.
Urgent deliveries disrupt routes.
New patient visits require significant time.
These factors must all be considered when planning the day’s visits.
⸻
Route Accuracy Improves with Knowledge of Local Roads
The design of delivery routes is greatly influenced by local road conditions.
In Fuji City and Fujinomiya City, key considerations include how to utilize major routes such as the Nishi-Fuji Road (Prefectural Route 414) and the Iwamoto Mountain Road.
Sometimes these main roads are faster, but depending on the time of day, back roads may be more efficient.
With daily visits, pharmacists naturally become familiar with local roads.
Like taxi drivers, they learn which routes have fewer traffic lights, which roads are less congested, and where it is easier to stop near a patient’s residence.
This is not merely a driving skill.
It is the accumulation of practical knowledge to deliver medications safely and on time.
While map applications are extremely useful, the shortest route on a map is not always the optimal one in practice.
Road width, parking availability, traffic conditions, and facility accessibility all need to be considered.
⸻
Having a Driver Improves the Quality of Professional Work
In the field of medication delivery, having a driver separate from the pharmacist is highly beneficial.
This is because while driving, pharmacists cannot review medication histories or prepare reports.
Travel time between visits is actually very valuable.
It can be used to review patient records on mobile devices, revisit previous visit notes, or prepare reports immediately after visits.
However, if the pharmacist is driving, that time must be devoted entirely to safe driving.
As a result, documentation is often postponed until returning to the pharmacy.
Once back, pharmacists are faced with in-pharmacy tasks—prescription handling, verification, phone calls, staff coordination, and preparation for the next delivery.
In such situations, documentation may be delayed, sometimes leading to simplified records and the loss of important details.
The longer the delay, the more the accuracy of records declines.
Patients’ words, expressions, tone of voice, and subtle changes in medication adherence should be recorded as promptly as possible.
In this sense, having a driver is not just about easing transportation—it supports the quality of pharmacists’ professional work.
⸻
Accompanying Staff Support the Social Atmosphere of Visits
There is another important role for accompanying staff: maintaining a balanced social atmosphere during visits.
A patient’s home is their most private space. Entering it requires careful consideration.
When pharmacists visit alone, depending on the relationship, maintaining appropriate distance can sometimes be challenging.
While one-on-one visits can enable deeper conversations, having staff present can help maintain a certain level of social structure, making communication more natural.
In home medical care, not only expertise but also the ability to shape the atmosphere is required.
Creating an environment where patients feel comfortable speaking, where families feel free to ask questions, and where pharmacists can conduct necessary assessments—these are gradually built through repeated visits.
⸻
Urgent Requests Require Route Reconfiguration
No matter how carefully routes are planned, they must be adjusted when urgent requests arise.
In home medical care, unpredictability is the norm.
Sudden prescription changes, condition fluctuations, physician requests, or facility consultations all require route adjustments.
When visit times are too rigidly fixed, flexibility becomes difficult.
Here, parcel delivery systems offer a useful reference.
Although time-specific delivery is common, most services actually operate within two-hour windows—for example, between 10:00–12:00 or 12:00–14:00.
This flexibility allows for efficient route adjustments.
In home-care delivery as well, such an approach can be effective.
Rather than strict appointment times, using time windows allows for better integration of urgent tasks.
I make an effort to seek patients’ understanding and cooperation in this regard.
⸻
Time Design Differs Between Physicians and Pharmacists
Physicians’ home visits are often easier to schedule precisely.
This is because patient conditions may already be assessed by visiting nurses, allowing for more predictable consultation times.
Pharmacists’ visits, however, differ in nature.
They include both regular and urgent medication deliveries.
Moreover, many issues only become apparent upon visiting.
Medication management problems, potential side effects, family concerns—all may require additional time.
Patients may also reveal their true feelings unexpectedly:
“I actually don’t want to take this medication.”
“I’ve noticed something after taking it.”
“I haven’t told the doctor, but…”
Such statements cannot be overlooked due to time constraints.
They may contain critical information affecting adherence and treatment outcomes.
Therefore, route planning must account not only for travel time but also for variable visit durations.
⸻
Patient Relationships Tend to Follow Two Patterns
In home medical care, patient relationships tend to fall into two patterns.
One involves gradually deepening trust through repeated interactions.
The other involves patients who remain relatively independent, with limited need for pharmacist involvement.
While independence is positive, it may also reflect a lack of understanding of the pharmacist’s professional role.
Some patients still view pharmacists as “people who simply package medication.”
In such cases, it is important to gradually demonstrate professional value through appropriate interactions.
⸻
Pharmacists Do More Than Package Medications
Historically, pharmacists were often seen as professionals who “prepare and package medications.”
However, modern pharmacists are expected to fulfill broader clinical roles.
This includes monitoring drug interactions, checking allergy histories, following up on medication effects, and understanding pharmacokinetics.
These responsibilities support patients’ treatment within the context of daily life.
Pharmacists are not merely deliverers of medication, but professionals who oversee what happens after the medication enters the body.
⸻
For Difficult Relationships, Attention to Detail Builds Trust
With patients where trust is harder to establish, attention to detail becomes essential.
Checking medication counts, confirming leftover drugs, explaining manufacturer changes, and clarifying dosage adjustments—these small actions provide reassurance.
Trust is built gradually through consistent daily interactions.
⸻
Each Patient Requires a Different Amount of Time
One of the greatest challenges in route planning is that each patient requires a different amount of time.
Some visits are brief, while others require extended discussions.
Factors such as family involvement, facility coordination, cognitive status, and living conditions all influence visit duration.
Delivery routes are not just lines on a map, but time designs that incorporate each patient’s condition, relationships, and life context.
⸻
Efficiency and Care Are Not Opposites
Efficiency and attentiveness may appear to be in conflict.
However, well-designed routes actually enable pharmacists to dedicate time where it is most needed.
The purpose of efficiency is not to reduce patient interaction, but to ensure that time and attention are directed appropriately.
⸻
Delivery Routes Reflect the Pharmacist’s Values
A delivery route is more than a sequence of stops.
It reflects how pharmacists allocate limited time and resources to maximize patient benefit.
Each decision—prioritizing urgent cases, scheduling time-intensive visits, allowing buffer time—embodies professional judgment.
Medication delivery routes are the invisible blueprint that quietly supports home medical care.
⸻
Summary: Delivery Is More Than Transporting Medication
In home medical care, medication delivery is not merely about transporting drugs.
It involves layered decision-making, time design, flexibility, relationship-building, and professional communication.
Designing delivery routes is ultimately about connecting patients’ lives with the pharmacist’s expertise.
I will continue to reflect on and refine the practice of medication delivery through my daily work in the field.














